糖尿病網膜症
【動画】硝子体とは
糖尿病網膜症 01糖尿病網膜症とは?
糖尿病では、非常に小さな血管(毛細血管)が痛んでいき、栄養分や酸素が届かず不足(虚血)したり、痛んだ血管から血液成分の漏れを引き起こします。
網膜(カメラのフィルムに当たります)は特に毛細血管で一面が覆われているため、糖尿病で障害されやすいです。一方で網膜は神経組織ですので、壊れたら元に戻すことができませんし、大きなダメージを負えば視力が落ち、全滅すれば失明します。進行性の病気であり、常に失明原因の上位です。
定期的な眼底検査が大事
糖尿病網膜症が「視力を脅かすような状態」を発見し、治療することが定期検査の目的です。進行の速さを予測することは難しいため、定期的な検査でカバーすることが一般的な戦略です。一見落ち着いている人でも半年に1回くらいは推奨されます。うっかり忘れてそのまま数年経過…というケースはしばしば重要になりますので、忘れたときは焦らず日程を取り直し検査を受けてください。状態がわからないまま放置することは大変危険です。
糖尿病治療が開始された
ばかりの方へ
糖尿病網膜症は血糖値がよくなれば治るという単純なものではありません。進行の早さに血糖値のコントロールが重要であるのはいうまでもありませんが、治療開始して3年くらいは、血糖値の改善にもかかわらず、時に網膜症が早く進行するケースが知られていますので、「とりあえず眼科受診」することを勧めます。
糖尿病網膜症 02糖尿病網膜症の進行度
糖尿病網膜症は重症度に応じてその失明の危険性や治療すべき時期が決まっています。国内、あるいは国際的に様々な分類方法が提唱されていますが、ここではわかりやすくするため大まかに3分類して説明します。
-
軽症<定期検査が大事な時期>
糖尿病と診断されてから間もない、あるいは血糖値のコントロールが良好な例に多いです。(正常〜軽症非増殖性糖尿病網膜症)網膜は正常〜軽度で少数の網膜出血が見られる程度です。3〜6ヶ月の間隔で定期的な眼底検査を行い、次のステージに至らないか確認します。一般的に視力が落ちるような症状はありませんが、糖尿病にかかっている期間が長いと、糖尿病黄斑浮腫( 後述 )を合併して視力が落ちることもあるため、油断は禁物です。網膜に何らかの所見があれば1年後に1−3%弱、5年後に15-25%くらいの割合の方が重症へ進展するとされます。
-
中等症<主にレーザー治療が必要な時期>
毛細血管の閉塞が進行し、網膜がそろそろ血流不足におちいる時期です。血流不足に反応してそろそろ網膜新生血管が生えてくる時期でもあります。
網膜出血や軟性白斑といった網膜症のサインが見た目に強くなり(図1)、重症へ進行する危険性が高いです。蛍光眼底造影検査など網膜血管を詳しく検査(図2)し、進行予防のレーザー治療が必要になります。大抵の場合はレーザー治療後に鎮静化し、進行は鈍ります(図3)が、糖尿病網膜症が治っているわけではない(図4)ことは繰り返し強調しておきます。今後の進展に注意して定期検査も必要です。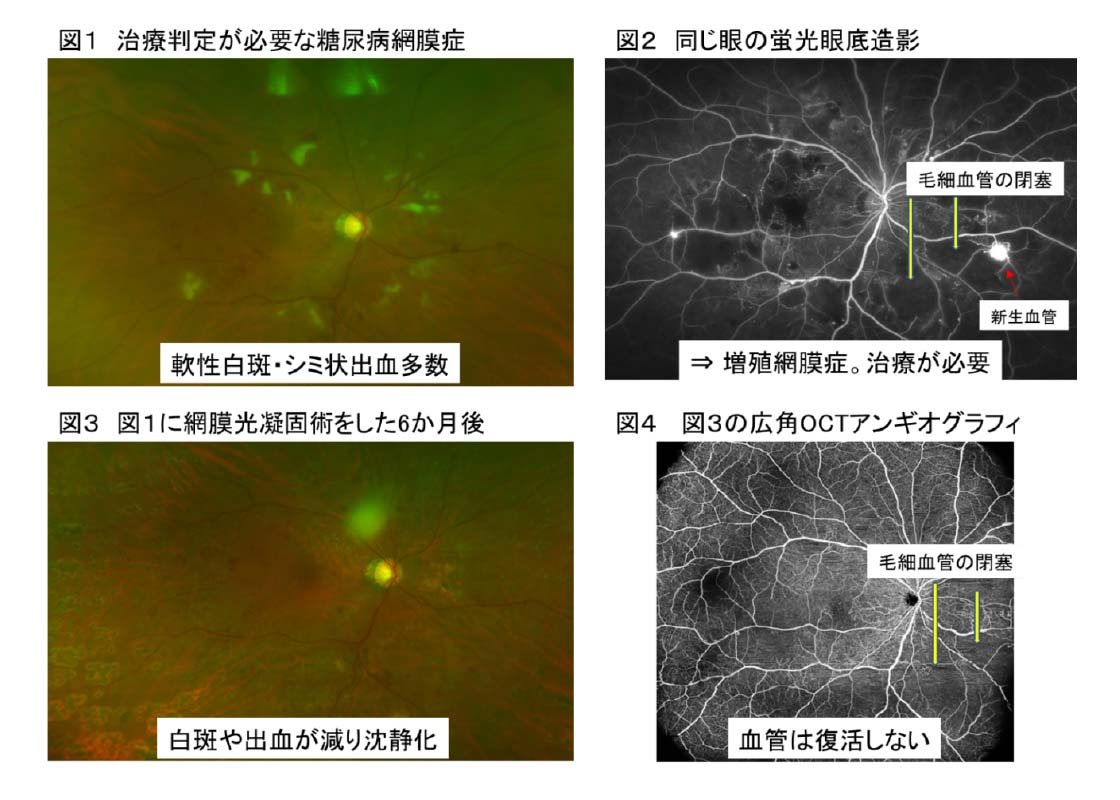
-
重症<失明リスクが高く、手術治療が必要な時期>
血流不足がさらに深刻で網膜新生血管が明らかになると、新生血管を起点に硝子体出血(眼の中に出血がまわり、一気に見づらくなります)増殖膜の発生やそれに伴う網膜剥離(図5)を生じるなど高い失明リスクを伴います。当然放置すれば失明は明らかで、速やかで強力な治療介入が必要です。レーザーに加え手術治療で強力に網膜症を抑制します。
図5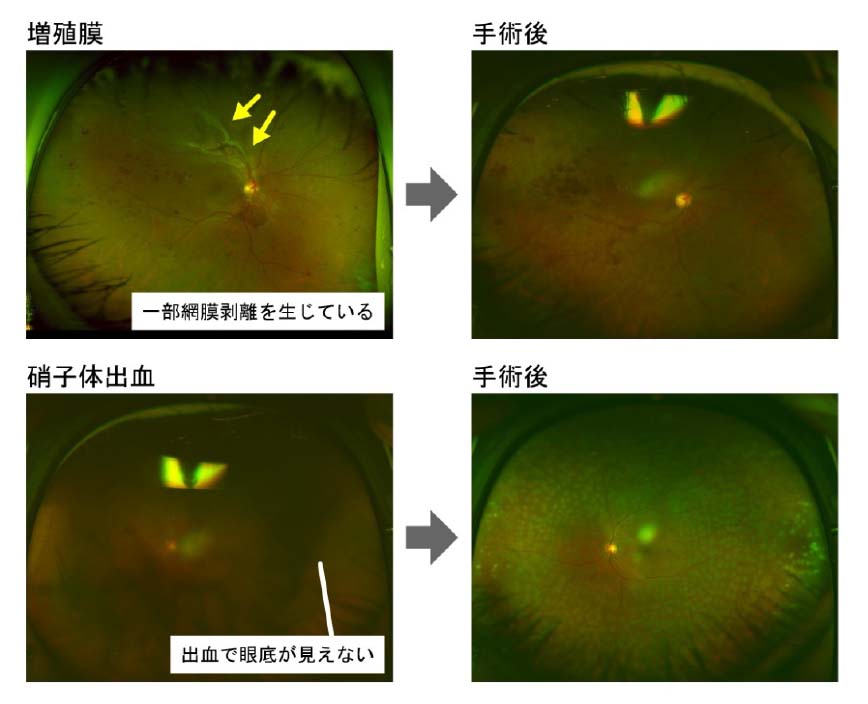
※最重症
血管新生緑内障
さらに新生血管が網膜のみならず眼の前の方(虹彩や隅角)に及べば血管新生緑内障という非常に治りづらい緑内障になります。眼圧が非常に高くなり、鈍い痛みと失明がセットでやってくる状態になります。 徹底的なレーザー治療や硝子体内注射、緑内障手術の併用を行います。
糖尿病黄斑浮腫
糖尿病網膜症の中で視力を落とすもう一つの要素が糖尿病黄斑浮腫です。
網膜の中心部を黄斑と呼び、 ここに近い血管が壊れて血液成分が網膜の中に漏れると黄斑の構造がむくんで(浮腫)壊れてしまいます。黄斑は視力の中心であり機能が落ちると見え方に深刻な影響が出ます。
治療を受けないでいると数ヶ月−2年くらいで視力は下がり続け、それは徐々に戻せない要素として積み上がっていきます。そのため、ごく軽くても厳重な定期検査、そして視力に影響しそうであれば早めの強力な治療介入が望ましいです。
糖尿病網膜症 03糖尿病網膜症の治療
治療は目的に応じて行われます。いずれも神経や血管が相手であり、それらは一度痛めてしまえば元には戻せません。糖尿病網膜症は治療を行ったのちも進行するため治療後も定期診察は必要ですし、経過に応じて追加の治療が必要になることが特徴です。
網膜症の治療〜進行予防〜
レーザー治療(汎網膜光凝固)
重症度の進行を抑えるためのレーザー治療です。
日帰りで行う治療です。網膜にヤケドを起こしますので通常一度には行わず、1から2週間あけて、数回に分けて行います。
座った状態でレーザー装置に顔を乗せ、点眼麻酔をして眼に専用のコンタクトレンズが当たり治療開始です。レーザー照射は非常に眩しく感じ、しかしすぐに(眼がくらんで)慣れます。レーザー照射は数百回程度行います。
一度の治療時間は5-10分程度で、当院で使用するパターンスキャニングレーザー装置は従来型の装置に比べて短時間、痛みの低減が特徴です。とは言え鈍く重い感じの痛みは特に若めの方で強い傾向にあるため、あまり辛そうなら一回あたりの時間を短く、 分ける回数を多めに設定して治療することも可能です。治療後は30分程度お休みいただき、日常生活の制限はありません。鈍い痛みが数日続くことが稀にあります。
決して気持ちの良い治療ではないことは確かですが、網膜症の治療の山場の一つでもありますのでなんとか乗り切りましょう。
- 網膜光凝固後の見え方の変化
30分程度は眼が眩みます。その後は合併症を来さない限り明るい場所では殆ど変化を感じません。
一方、暗いところで目が慣れるのに時間がかかるようになります。網膜細胞のうち暗いところで働く細胞(杆体細胞)が減るため、「運転していてトンネルに入るとかなり見づらく感じる」ので運転の際には十分ご注意ください。 - 網膜光凝固の合併症について
網膜光凝固後に視力が低下する事があります。これは糖尿病黄斑浮腫が発生あるいは悪化することが主な原因で、その場合には黄斑症の治療も並行して行わねばなりません。治療前に発生を予想することは困難なケースが多く、網膜光凝固後の検査でチェックします。予め危険度が高いと予想される例では一回の照射回数を少な目にしたり、黄斑症の治療を施してから網膜光凝固を行います。 - 治療後の診察
治療効果は数か月かけて眼底の様子で判定します(増殖期の手前であれば大抵は落ち着きます)。黄斑浮腫の出現や悪化にも注意が必要です。もし網膜光凝固の治療効果を乗り越えて糖尿病網膜症が悪化するようなら追加の光凝固や手術治療が必要になります。
硝子体手術
重症度が強い、とくに硝子体出血や増殖膜など物理的な除去を必要とする場合に特に必要となります。一般的には重症度に応じて入院を行い手術しています。
多くは局所麻酔で痛みはほとんど出ませんが、当院では全身麻酔で行うことも可能です。白目の部分へ小さな針穴のようなキズを3つか4つ作り、そこから器具を操作して硝子体や出血を取り去り、増殖膜を処理し、外来のレーザー治療では狙えないような場所にも徹底的なレーザー治療を行うことができます。白内障があれば同時手術を行います。
糖尿病黄斑浮腫の治療
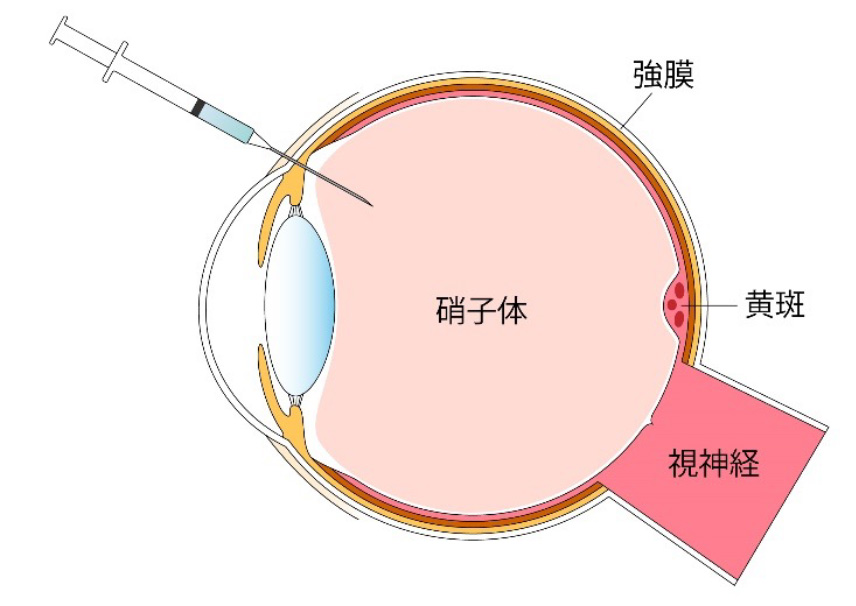
抗VEGF抗体硝子体内注射
網膜内の毛細血管が障害をうけて血流が不足すると、網膜からはVEGF(血管内皮細胞増殖因子)という物質が生成されます。
そのVEGFの働きを抑える作用を持つ『抗VEGF薬』といわれる薬剤を、眼の中に注射して黄斑部の浮腫の改善を図ります。
即効性があり効果も非常に高く、現在では治療の第一選択となっています。
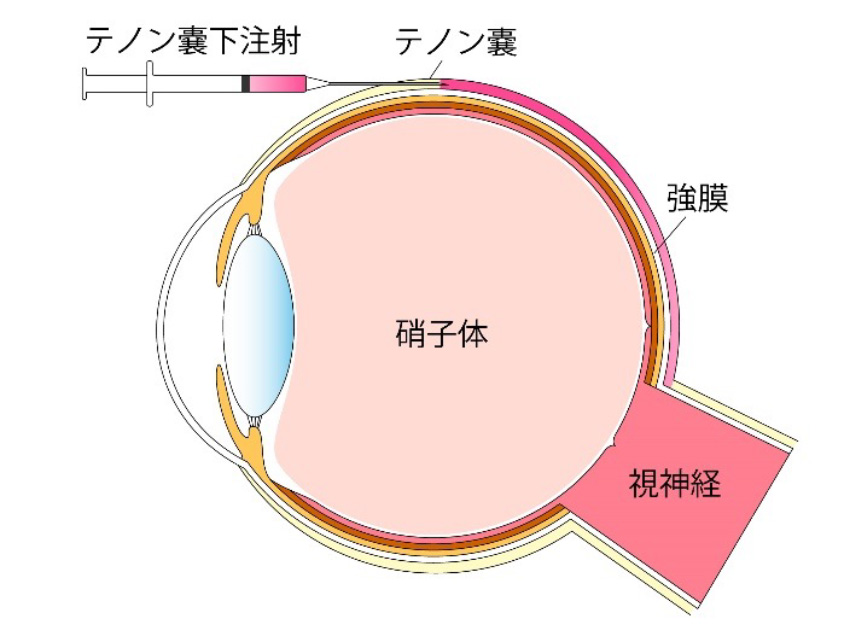
ステロイド薬のテノン嚢下注射
⽑細⾎管の透過性亢進には炎症反応が関係していると⾔われています。
ステロイド薬は強⼒な抗炎症作⽤を持ち、これを眼球の後⽅に注射することにより⻩斑浮腫の軽減が期待できます。
毛細血管瘤のレーザー治療
⽑細⾎管の透過性亢進が局所に限定している場合は、その部位をレーザーで凝固することにより、 ⻩斑浮腫を改善できることがあります。
病変部位が⻩斑部に近すぎる場合、レーザー治療は⾏なえません。
硝子体手術
硝⼦体内注射の継続が難しい場合や、その他の理由により上記の治療が無効な場合、⻩斑前膜などにより⻩斑に物理的なけん引がかかっている場合に⼿術が選択されます。
眼球中央の卵の⽩⾝のようなゲル状組織である硝⼦体や、その⼀部である⻩斑前膜を除去し、⻩斑部へのけん引を解除します。
さらに網膜表⾯の薄い膜(内境界膜)を⼀部除去し、浮腫を起こりづらくさせます。また、浮腫の元となるような異常⾎管に対してレーザー治療を⾏います。
その他、網膜症全般の活動性を抑えるために、網膜全体に対するレーザー治療(汎網膜光凝固)を適宜追加する場合があります。
硝⼦体⼿術では、他の治療では得られないような⻑期の視⼒維持が期待できますが、それでも術後に⻩斑浮腫が再発してしまうこともあります。この場合、⼿術前と同じく抗VEGF抗体の硝⼦体内注射、ステロイドのテノン嚢下注射、レーザーを組み合わせて治療を継続していく必要があります。







