増殖糖尿病網膜症
【動画】硝子体とは
増殖糖尿病網膜症 01増殖糖尿病網膜症とは
糖尿病網膜症は網膜(光を感じるフィルムの役割)を栄養する毛細血管に障害を起こす病気です(図1)。血管障害が進行すると網膜は虚血(きょけつ、血流不足)となり、新生血管という未熟な血管が生えます。これ以降の病期を増殖糖尿病網膜症と呼びます。
新生血管は眼球中央の卵の白身のようなゲル状組織である硝子体(しょうしたい)に出血を引き起こすことがあり、これを硝子体出血と呼びます。
新生血管同士が癒合して増殖膜を形成すると牽引性網膜剥離(けんいんせいもうまくはくり)を生じます(図2)。虚血が眼球全体にいきわたると、隅角閉塞を引き起こし房水循環が妨げられることで眼圧が上昇する、血管新生緑内障(けっかんしんせいりょくないしょう)に進展することがあります。血管新生緑内障は難治性のため視力予後が非常に不良です。
糖尿病網膜症のどの病期でも合併しうる糖尿病黄斑浮腫(とうにょうびょうおうはんふしゅ)は、増殖糖尿病網膜症では高率に合併していることがあります。
本邦の失明原因として上位に位置している糖尿病ですが、そのほとんどが増殖糖尿病網膜症によるものです。増殖糖尿病網膜症は糖尿病網膜症の最重症の病期であり、永続的な視力・視野障害を残す可能性があります(図3)。
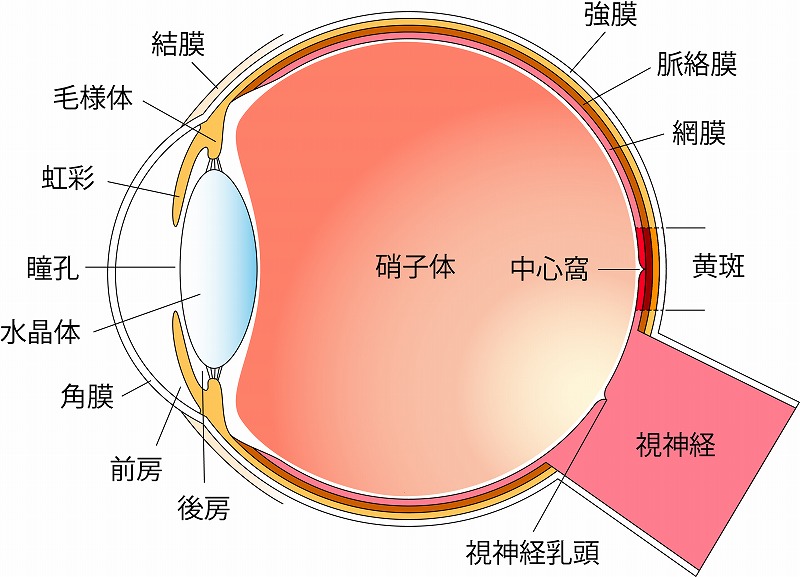 図1 眼球の構造
図1 眼球の構造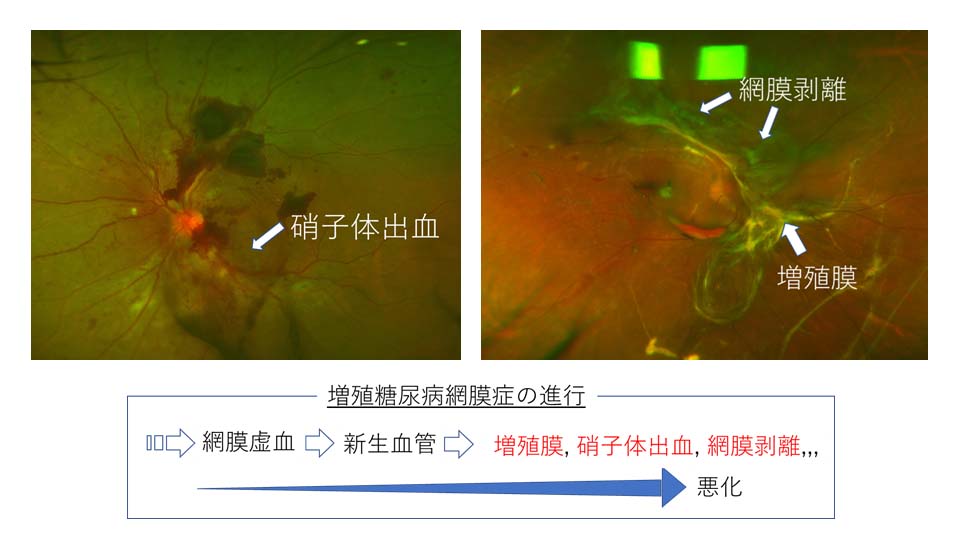 図2 増殖糖尿病網膜症
図2 増殖糖尿病網膜症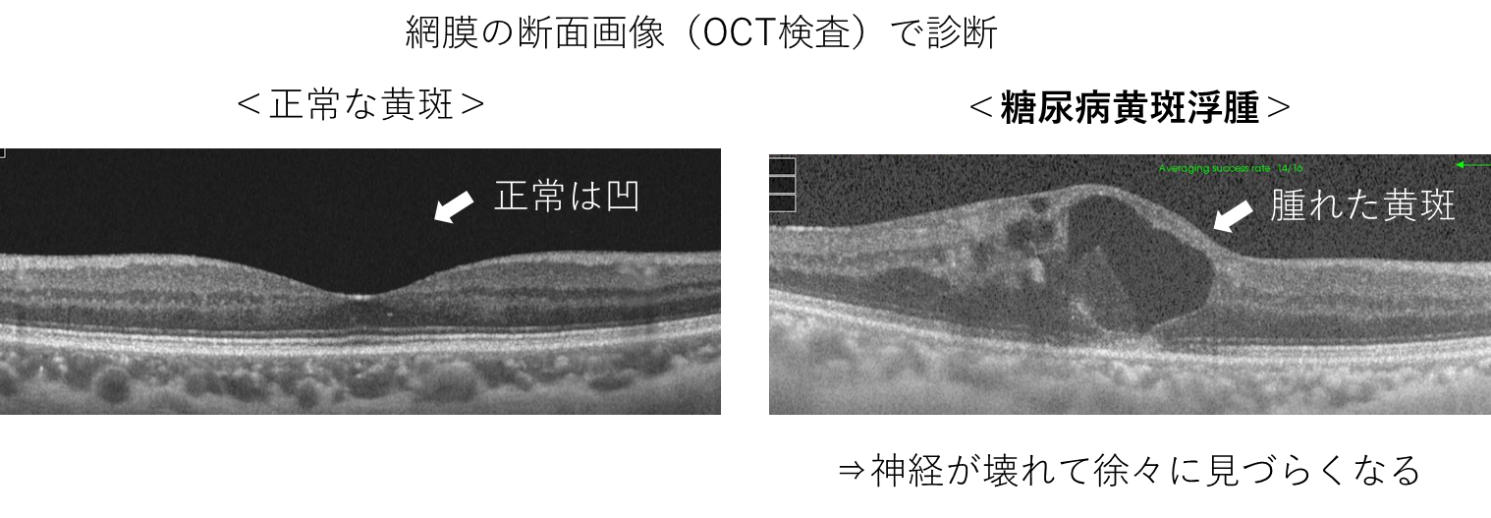 図3 糖尿病黄斑浮腫
図3 糖尿病黄斑浮腫網膜の黄斑部に浮腫(むくみ)をみとめます。
増殖糖尿病網膜症 02増殖糖尿病網膜症の症状
糖尿病網膜症の初期は自覚症状がないことが多いですが、増殖糖尿病網膜症になると硝子体出血や牽引性網膜剥離による高度の視力・視野障害を引き起こします。
硝子体出血は突然眼の中に出血を生じます。はじめは墨汁を垂らしたようなものが見え、徐々にひろがっていき、最終的には視界全体が真っ赤なカーテンで遮られたような状態になります。突然発症のため、多くの患者さんは視力障害を自覚され、この時点で病院を受診するケースも多いです。
牽引性網膜剥離を生じている場合は、高度な視力障害のほか、網膜剥離に対応した部位による視野欠損を自覚します。
血管新生緑内障の合併では、視野欠損のほかに眼圧上昇に伴う眼の痛みを自覚する場合があります。
糖尿病黄斑浮腫では、ものを見ようとする中心部の黄斑(おうはん)が障害されることで、線が波打ってゆがんでみえたり(変視症)、真ん中がかすんだり、ぼやけたりします(中心暗点)(図4)。
患者さんによっては白内障を合併していて、もともと視力が不良なこともあり、増殖糖尿病網膜症の進行による自覚症状に気付かない場合もあります。
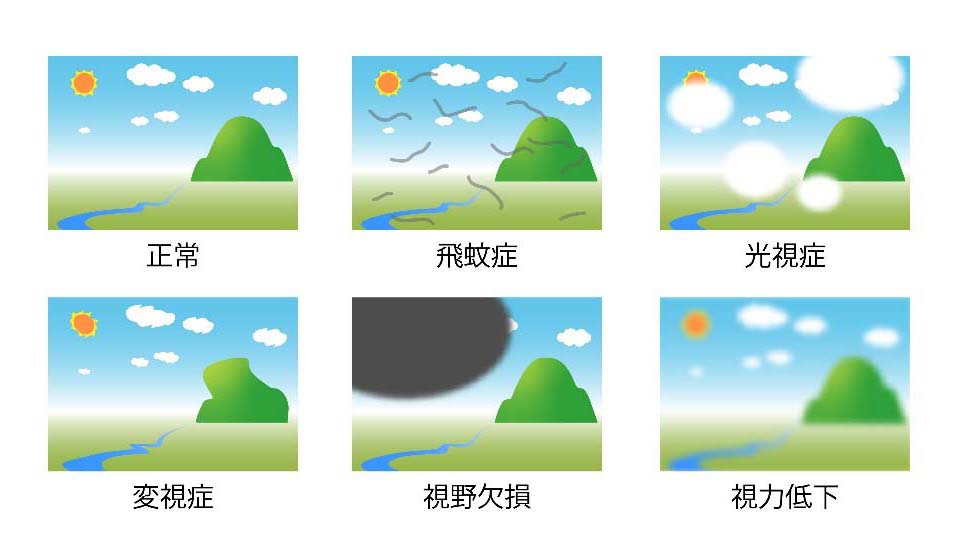 図4 増殖糖尿病網膜症で起こる自覚症状
図4 増殖糖尿病網膜症で起こる自覚症状増殖糖尿病網膜症 03増殖糖尿病網膜症の治療(手術以外)
① 光凝固手術(レーザー治療)
眼底全周にレーザーを施行する治療で、汎網膜光凝固とも呼ばれます。
レーザーにより網膜に出現した新生血管の活動性を減らす目的で行い、増殖糖尿病網膜症の基本的な治療となります。硝子体出血・網膜前出血を認める場合は可及的すみやかに治療を開始します。
外来のレーザー器械で簡便に行うことができ、通常は片眼に対して1回あたり5-10分程度で、数回の通院治療で行います(図5)。
点眼麻酔で行いますが、痛みの強い場合はテノン嚢下麻酔(結膜を切開して眼の奥にいれる麻酔)を施行して無痛の状態で行うことも可能です。
レーザー治療で眼底の活動性が低下すれば外来にて経過観察となります(図6)。
残念ながら、重症の増殖糖尿病網膜症はレーザー単独で活動性を落とすことができない場合も多く、その場合は後述の抗VEGF療法や硝子体手術が必要になります。硝子体手術を行う場合でも、術前に眼底にレーザーを入れておいた方が、手術中の出血を減らすことが出来ます。
レーザー治療は熱凝固により不可逆的な組織破壊を引き起こし、黄斑浮腫の悪化や視野障害が進行することがあります。
 図5 パターンレーザー光凝固装置(PASCAL)
図5 パターンレーザー光凝固装置(PASCAL)PASCALはあらかじめプログラミングされた多数スポットのパターン照射を一度に行うことができるため、治療に要する時間を大幅に短縮できます。1スポットごとの照射時間が短いため疼痛が少なく、患者様の負担を軽減することができます。
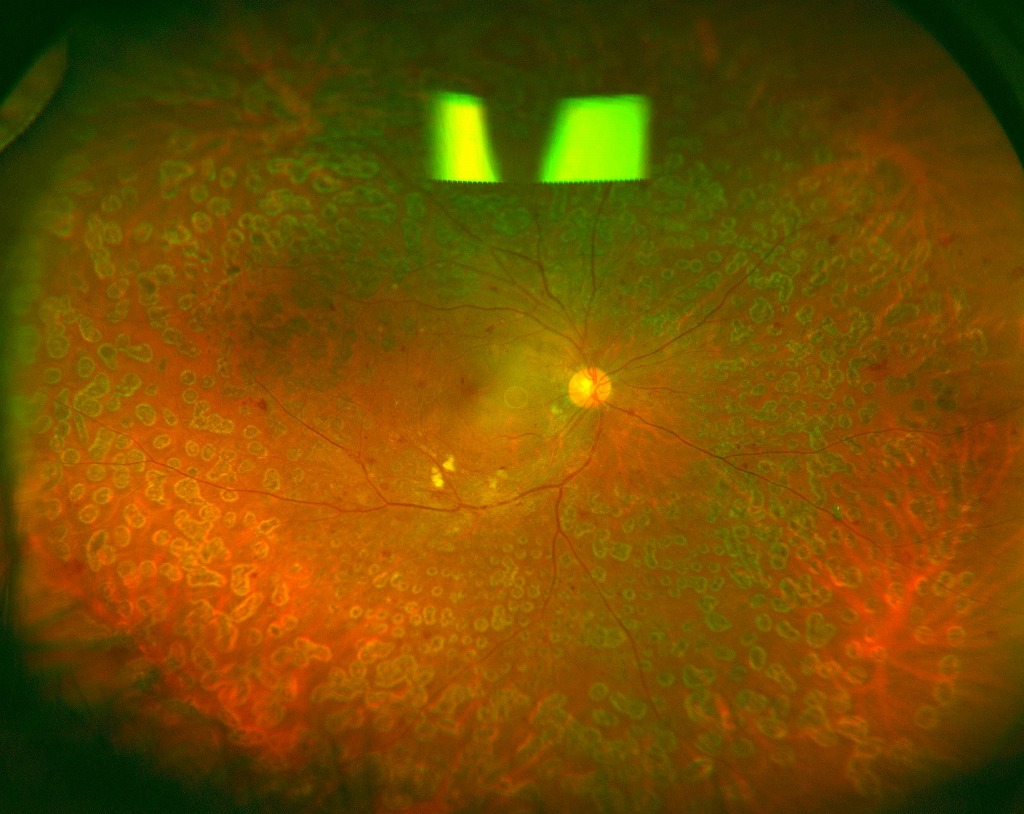 図6 レーザー治療後
図6 レーザー治療後眼底全周に光凝固を施行
網膜光凝固の費用(片眼)
| 保険自己負担 | 網膜光凝固術(通常のもの) | 網膜光凝固術(特殊のもの) |
|---|---|---|
| 1割 | ¥10,020 | ¥15,960 |
| 2割 | ¥20,040 | ¥31,920 |
| 3割 | ¥30,060 | ¥47,880 |
② 抗VEGF療法(抗VEGF薬硝子体内注射)
糖尿病黄斑浮腫と血管新生緑内障を合併している場合に保険適応となります。
糖尿病網膜症では血流不足を補うために、眼内に血管内皮増殖因子(VEGF:vascular endothelial growth factor)という物質がたまっています。このVEGFは、網膜の毛細血管から血液成分(血しょう成分)を漏れ出させる作用と、血栓形成による血管閉塞促進作用があります。黄斑部に水分が貯留すると黄斑浮腫を引き起こします。
血流不足が眼球全体に高度に進行すると、虹彩にも新生血管が伸びて、眼の中の房水(ぼうすい)の流れを妨げることで眼圧が上昇し、視神経が障害される難治性の血管新生緑内障を引き起こします。
抗VEGF薬治療は、このVEGFの働きを抑える薬剤を眼内に注射することで、新生血管や血管成分の漏れを抑制する治療法です(図7)。複数回の治療が必要になることが多く、永続する治療ではないため再発時は再度注射が必要になります。
血管新生緑内障は病期が進行すると、注射単独で眼圧が下降することはなく、観血的治療(濾過手術、チューブシャント手術など)が必要になります。
増殖糖尿病網膜症の術前(1-3日前)に注射を行い、網膜症の活動性を低下させることで手術中の出血を抑えられる効果があります。しかし、現時点で本邦では術前の抗VEGF療法は保険では認められておりません。
 図7 抗VEGF薬硝子体内注射
図7 抗VEGF薬硝子体内注射黄斑浮腫糖尿病黄斑浮腫に対して行います。
点眼麻酔を行い、眼内を消毒した後に行います。
外来受診当日に簡便に行うことができます。
増殖糖尿病網膜症 04増殖糖尿病網膜症に対する硝子体手術
手術適応
硝子体出血や牽引性網膜剝離を発症している症例では、前述のレーザーと抗VEGF療法では病状を抑えることは出来ず、硝子体手術の適応となります(図8、9)。
手術により新生血管の足場となる硝子体を切除し、線維血管増殖膜の牽引を解除する目的で行われます。硝子体出血があると術前にレーザー治療を行うことができないため、手術で出血を除去し、術中に眼底全周にレーザー治療も行うことができます。
糖尿病黄斑浮腫の症例の中で、黄斑前膜が一因となっている症例、複数回の抗VEGF療法を行っても無効あるいは再発を繰り返す症例に対して硝子体手術を選択する場合もあります。
-
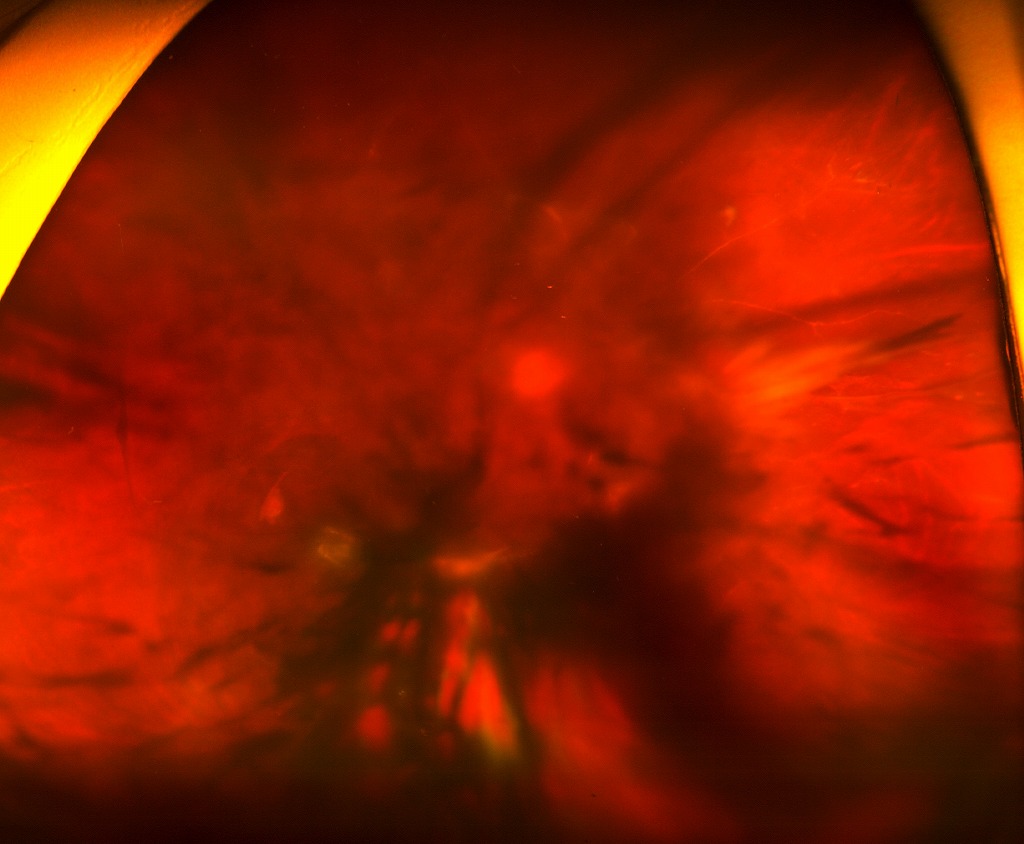 図8 硝子体出血
図8 硝子体出血
硝子体出血により眼底の観察が困難。硝子体手術により出血を除去し、新生血管からの出血を止血し、眼底にレーザー治療を追加する。 -
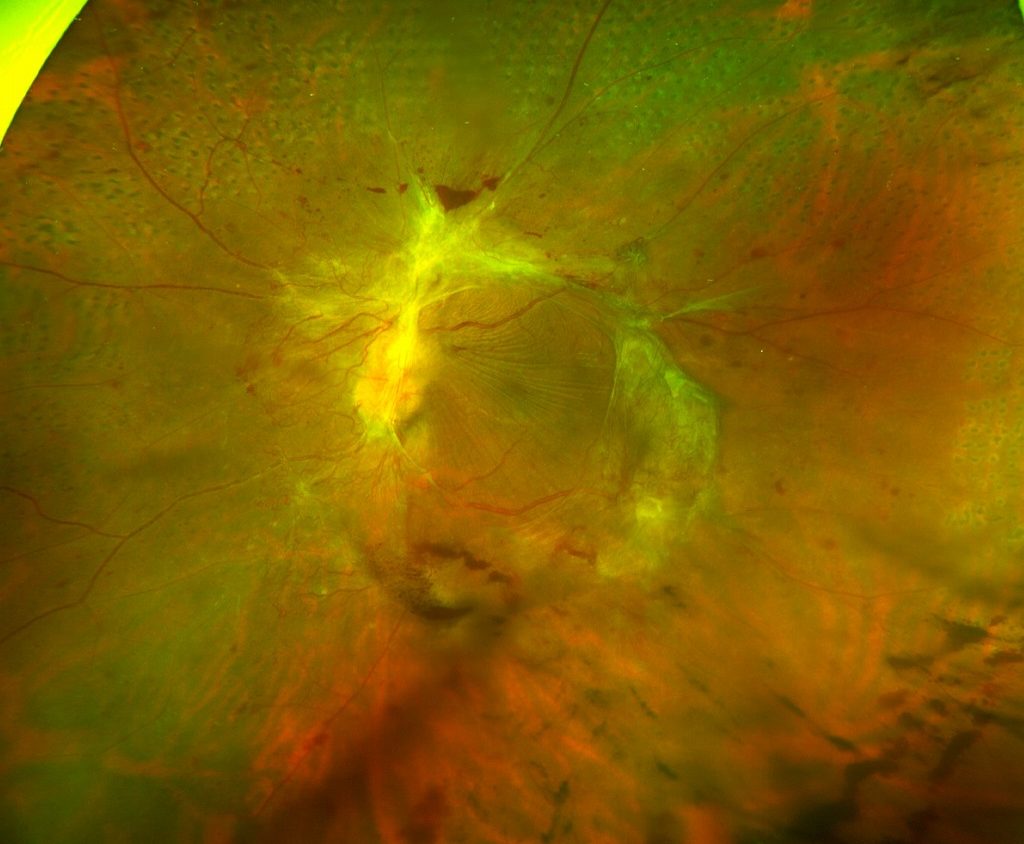 図9 牽引性網膜剝離
図9 牽引性網膜剝離
眼底に増殖膜が形成され、網膜を牽引(けんいん)して網膜剥離を生じた状態。網膜剥離を治すために、硝子体手術で増殖膜を剥離・除去する。
手術手順
硝子体手術は眼の中に器具をいれて行います。傷口は白目(強膜)の部分に3、4か所の小さな孔(25Gまたは27G:直径0.4㎜~0.5㎜)を空けて行います。それぞれの孔から、眼内を照らす照明器具、硝子体を切除するためのカッター、眼球が虚脱しないように圧を調整するために眼内液の組成に近い灌流液(かんりゅうえき)を流します(図10、11)。小切開で低侵襲の手術です。傷口を細い吸収糸で縫合します。術後は異物感がありますが、自然吸収されるため徐々に軽快していきます。気になる場合は抜糸も可能です。
-
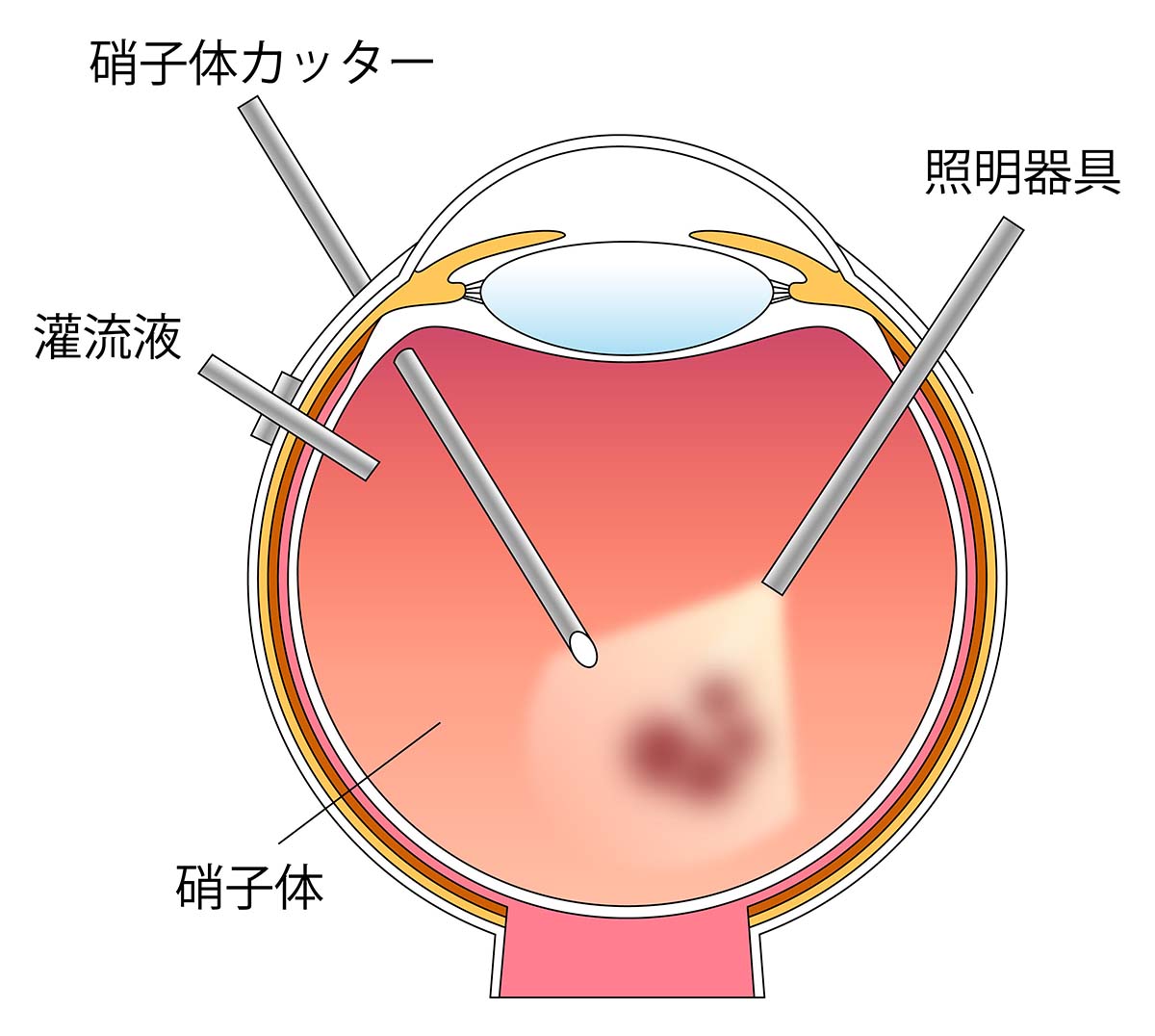 図10 硝子体手術のイラスト
図10 硝子体手術のイラスト -
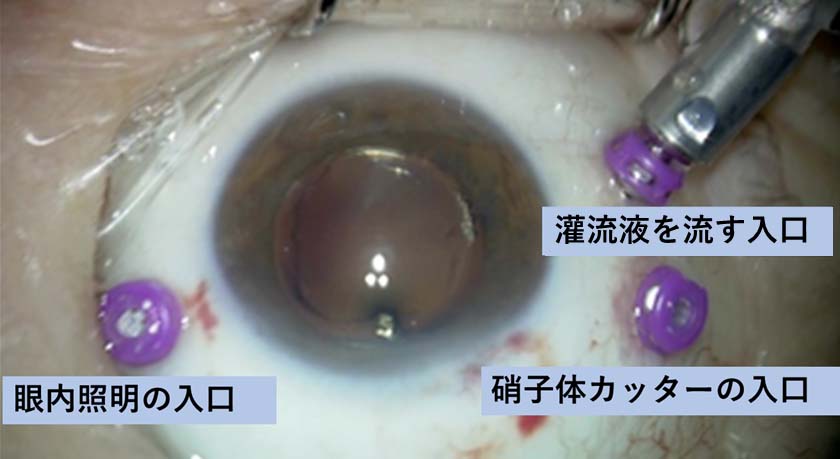 図11 実際の手術風景
図11 実際の手術風景
増殖糖尿病網膜症では、新生血管が硝子体に伸展することで硝子体出血や牽引性網膜剥離を引き起こします。硝子体や増殖膜を切除することでこれらの現象を解除・抑制します。
増殖膜は網膜に強固に癒着していることも多く、増殖膜を把持して硝子体カッターや硝子体剪刀(せんとう)を用いて新生血管の先端を切断して剥離していきます。非常にデリケートな操作が要求されます。網膜面から立ち上がっている新生血管は熱凝固で止血します。
出血や増殖膜を除去した後、眼底周辺部まで眼球を圧迫しながらレーザー治療を追加します(図12)。
網膜剥離の合併、濃厚な硝子体出血など術後に網膜剥離や再出血が起こる可能性が高いと判断したときは、眼内に空気やガス(SF6:六フッ化硫黄、C3F8:八フッ化プロパン)、シリコーンオイルを入れて終了します。この場合、術後に一定期間うつ伏せあるいは横向きなどの体位制限があります。
シリコーンオイルを入れた場合は2-3か月後にオイルを抜去する再手術が必要です。
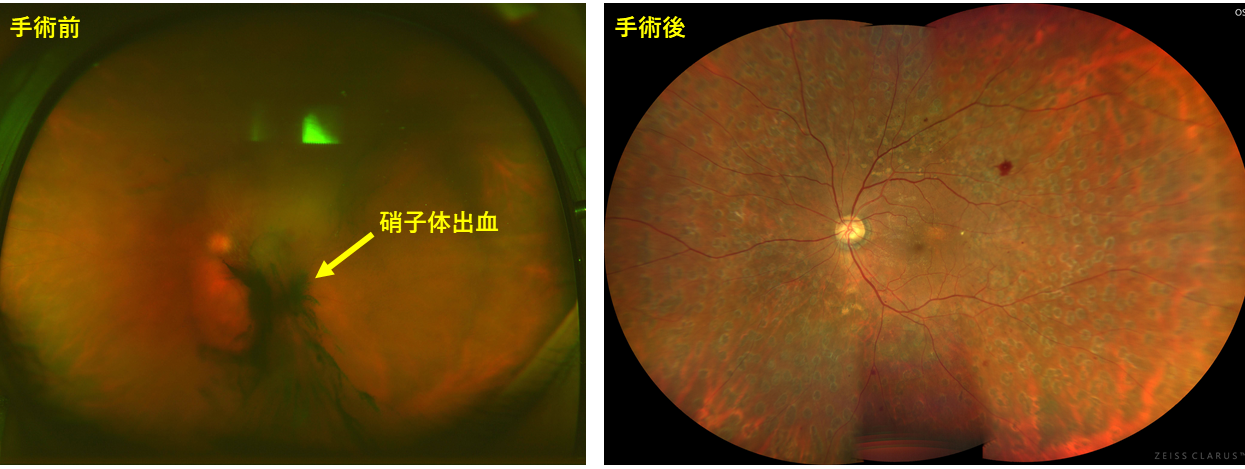 図12 硝子体手術前後の眼底写真
図12 硝子体手術前後の眼底写真硝子体出血を除去した後に、新生血管からの出血を止血し、眼底にレーザーを追加。
白内障同時手術
硝子体手術後は白内障が進行しやすいため、50歳以上の方は原則白内障の同時手術を勧めています。既に白内障がある場合は50歳未満でも同時手術を行います。
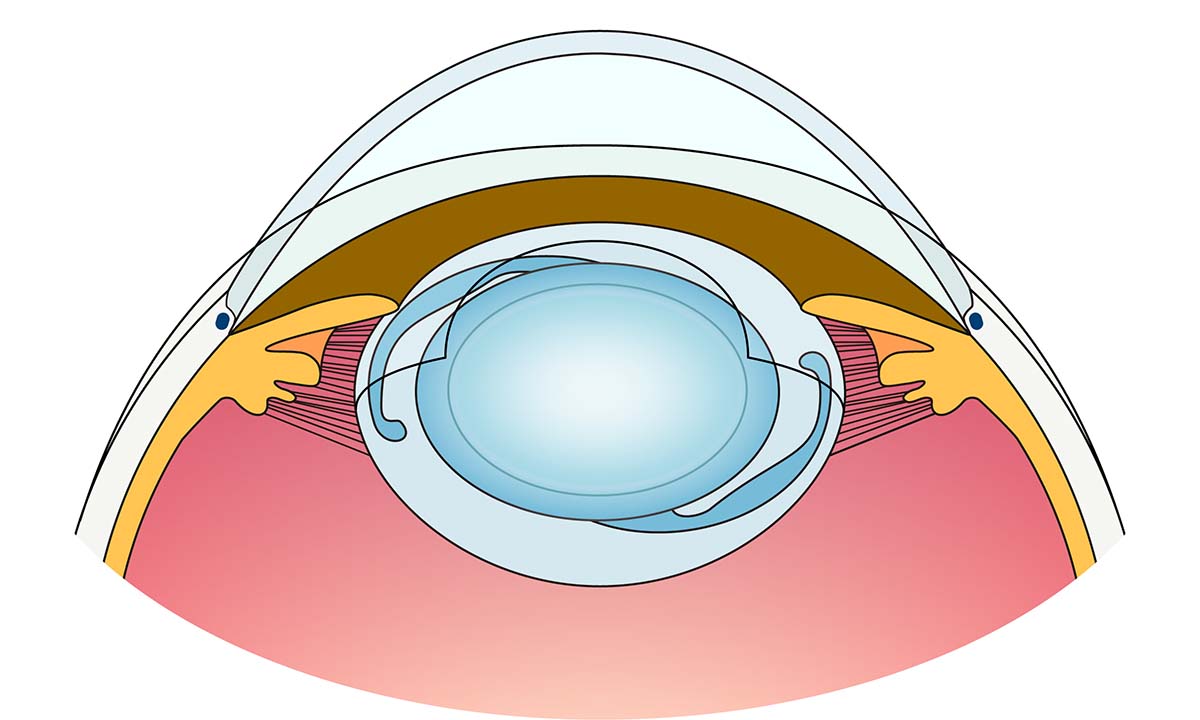
白内障手術は水晶体を超音波装置で乳化吸引したのち、人工の眼内レンズ(アクリル製)を挿入します(図13)。眼内レンズの耐久性は人間の寿命より長いとされます。
眼内レンズは単焦点眼内レンズ・多焦点眼内レンズがありますが、増殖糖尿病網膜症の患者さんでは網膜虚血や広範囲のレーザー治療の影響で、網膜の感度が低下しており、多焦点を入れた場合術後視力が出ない(コントラスト低下)可能性があります。そのため一般的には単焦点眼内レンズを選択します。
- ① 角膜(強角膜)切開
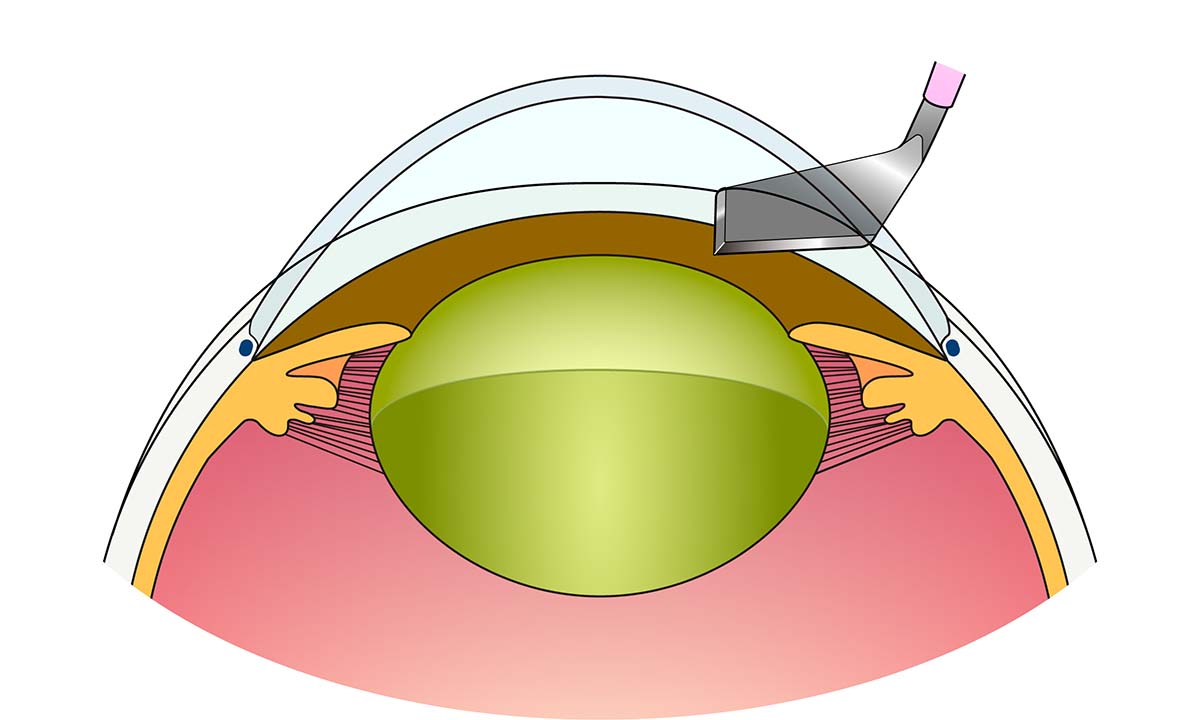
- ② 水晶体を超音波で乳化吸引
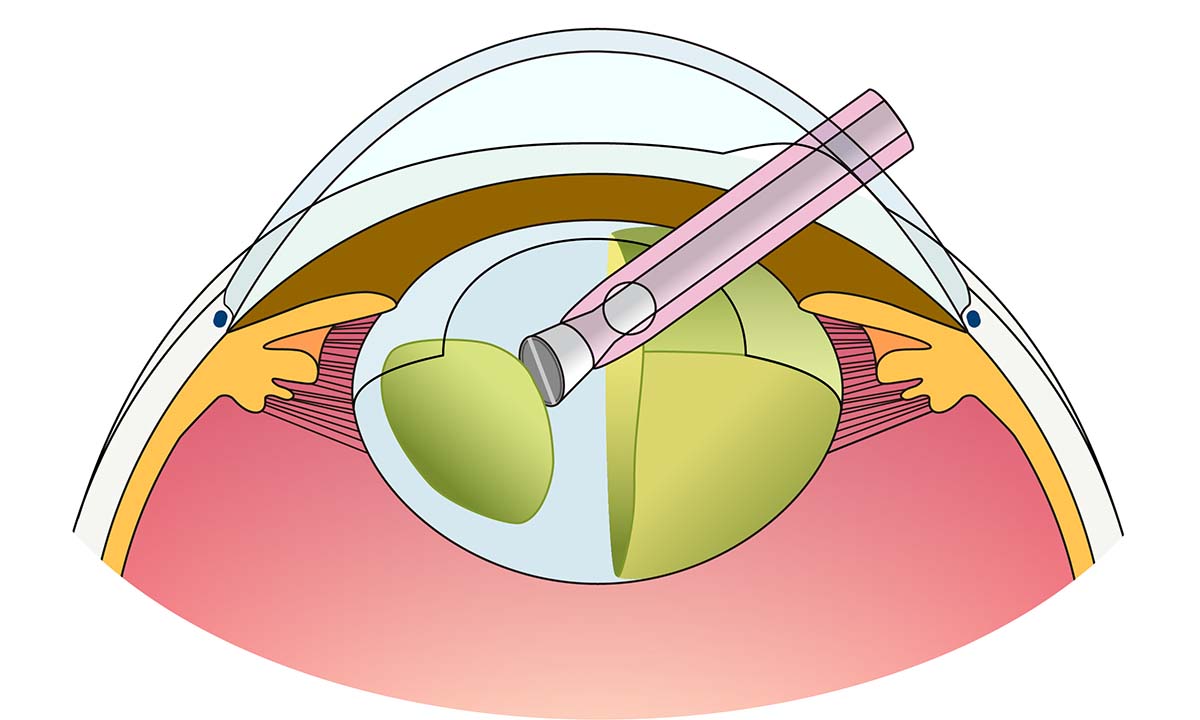
- ③ 水晶体の袋(嚢)の中に眼内レンズを挿入
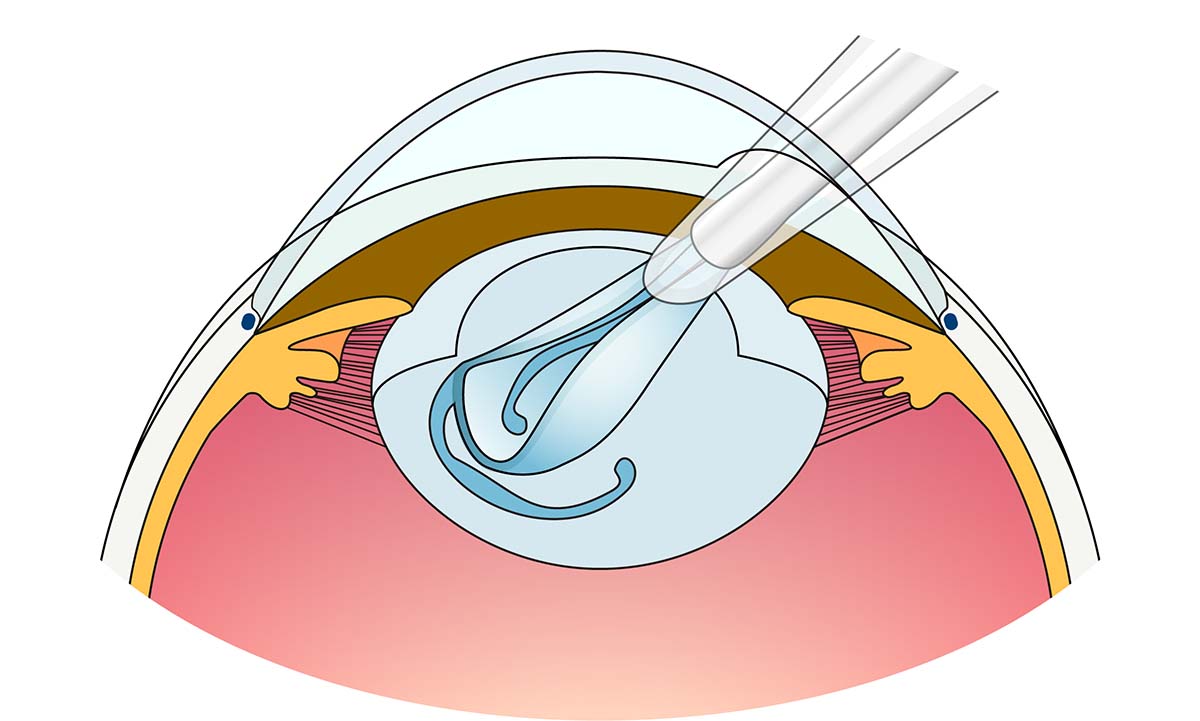
- ④ 眼内レンズの固定を確認
手術時間
重症度によりますが、硝子体手術単独で1時間前後、牽引性網膜剥離を広範囲に生じている重症例では1-2時間程度かかります。白内障手術を同時に行った場合は、5-10分程度追加時間がかかります。
麻酔
局所麻酔で行う場合、 結膜を切開して眼の奥に注射麻酔を行います(テノン嚢下麻酔)。麻酔が入るときに眼の奥に圧迫感がありますが、麻酔が効くとその後の操作で痛みを感じる事はほとんどありません。
希望に応じて点滴から気分を落ち着かせる鎮静剤や低濃度笑気麻酔を使用することも可能です。
局所麻酔は意識が残るため、緊張や不安が強い方、閉所恐怖症の方、痛みに弱い方、認知症があり体動が大きい方などでは全身麻酔でも施術可能です。
当院では糖尿病内科医が常駐しており、手術時は麻酔科の専門医を招聘しているため安心して手術をお受け頂けます。
入院期間
日帰り手術でも可能ですが、術後の安静目的で数日(1~3日程度)の入院をお勧めしています。
全身麻酔で施術した場合は最低1泊以上の入院が必須です。
血管新生緑内障や牽引性網膜剝離などの重症例、両眼の治療を入院期間中に同時に行う場合は、1~2週間程度の入院となることもあります。
入院期間については特に規定はなく、患者様の希望に応じて柔軟に対応させて頂きます。
増殖糖尿病網膜症 05術後視力
術後は炎症や軽微な出血などが原因で、1~2週間程度は術前よりみづらくなります。
その後は徐々に回復していくことが多いです。空気やガスを入れた眼は1~2週間で抜けますが、その間は「水中で目をあけたような」ぼやけた見え方になります。
出血が長引いて吸収されない場合は、再手術が必要になることもあります。
長期的には、網膜症の活動性が落ち着いた場合、2、3か月で視力が安定し、その後1年ぐらいかけて徐々に改善していきます。最終的な見え方は黄斑や視神経の状態に左右されます。
変視(ゆがみ)は程度が少なくなる場合はありますが、大視症(ものが大きく見える)、小視症(ものが小さく見える)は残存します。
増殖糖尿病網膜症では術前視力が不良な方も多く、手術を行っても視力が変わらない場合や逆に悪化してしまうケースもあります。
残念ながら、手術を複数回行っても失明に至ってします場合もあります。
働き盛りの年齢に発症するため、将来的に視力低下が原因で、免許の更新が出来なくなり車の運転が困難となる場合も多いです。
患者様ごとに病状は異なりますので、術前に詳しく説明させて頂きます。
増殖糖尿病網膜症 06術後合併症
硝子体出血
新生血管からの出血は手術中に十分に止血しますが、術後の眼圧変動などが原因で再出血することがあります。活動性の高い増殖糖尿病網膜症では比較的多く、全体の10-20%程度にみられます。眼底がぼんやり見える程度であれば通常1-2週間で自然吸収されますが、眼底が透見できない濃厚な出血の場合は自然消退せず、再手術が必要になることがあります。
再増殖
手術治療を行っても活動性が落ちず、増殖組織が術後に再発生した状態です。
術前に活動性が高い方、若い方ほど出やすい傾向にあります。すみやかな再手術が必要です。眼底をおさえる目的でガスやシリコーンオイルを注入する場合があります。
網膜剥離
術前に牽引性網膜剥離を伴っている症例や、増殖膜と網膜の癒着が強く術中に網膜裂孔を形成した場合、不完全な手術手技により増殖膜の処理が不十分に終了した症例で発生することがあります。
自然軽快は望めず再手術が必要です。
剥離した網膜を抑えるため、ガス(SF6、C3F8)あるいはシリコーンオイルの留置が必須です。
血管新生緑内障
増殖糖尿病網膜症では術後に虚血が進行し、隅角に線維血管膜により房水流出抵抗が増大し、眼圧上昇がおきる緑内障が発生することがあります(図13、14)。
難治性の緑内障で、点眼加療を開始しますが、コントロール不良の場合は抗VEGF療法や緑内障手術(マイクロパルスレーザー、流出路再建術、チューブシャント手術)などを行います。
手術を行っても、眼圧が下降しない症例では進行性の視力・視野障害により失明することもあります。糖尿病網膜症で失明する原因として最も多い原因の一つです。
-
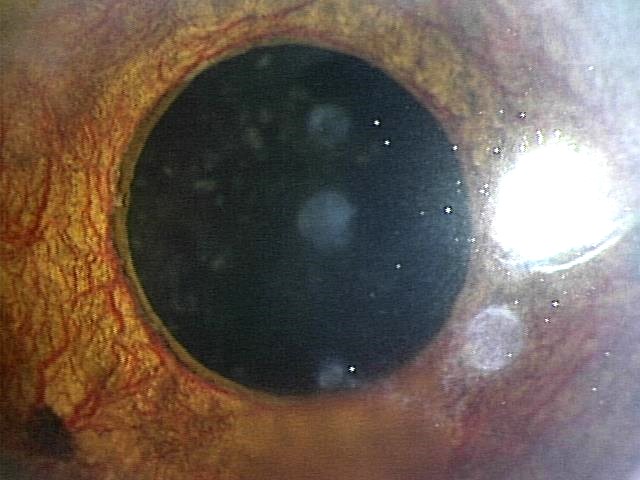 図13 虹彩新生血管
図13 虹彩新生血管
虹彩に真っ赤な網状の新生血管を認めます。
この状態になると、隅角が新生血管で閉塞し、
眼圧上昇する血管新生緑内障を引き起こします。 -
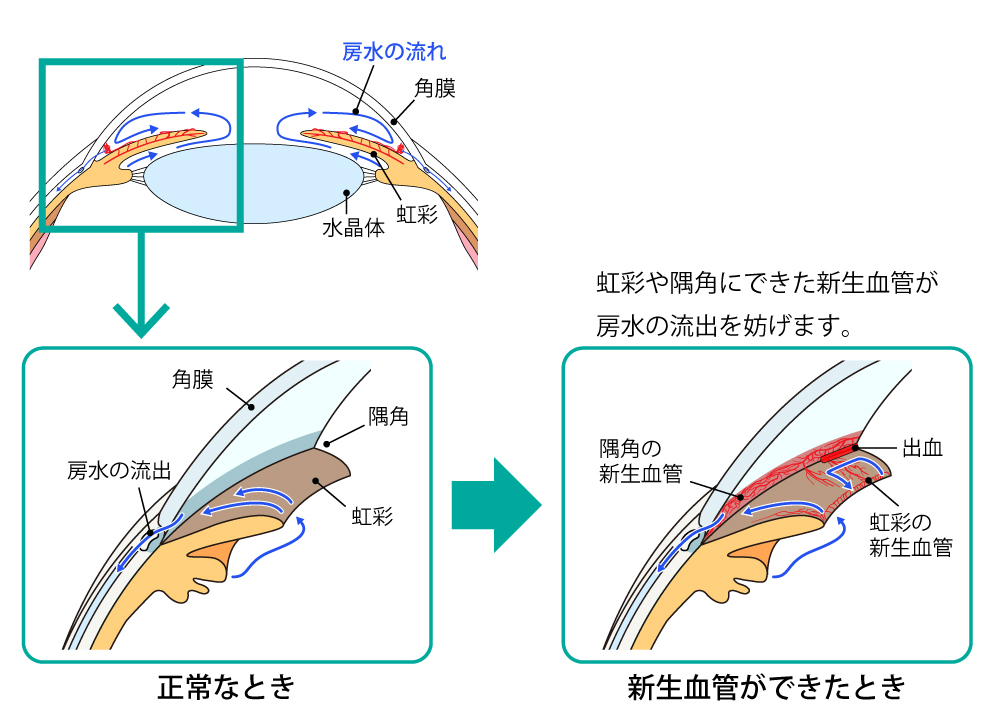 図14 血管新生緑内障のイラスト
図14 血管新生緑内障のイラスト
高眼圧
血管新生緑内障とは別に、術後に眼圧が一過性に上昇する事があります。一時的なものが多いですが、必要に応じて点眼や緑内障手術を行います。
眼内炎
手術後の感染で、数日から1週以内に起こる重篤な合併症です。2,000-3,000人に1人の割合で生じ、硝子体手術を緊急で行います。菌の毒性が強い場合は、術前よりも視力が極端に低下することもあります。糖尿病の患者様では免疫状態が不良な方も多く、一般的な手術よりも発症する可能性は高い可能性があります。
増殖糖尿病網膜症 07当院における硝子体手術の特徴
(1)多数の手術実績
年間1,300件以上と国内でも有数の手術件数を誇ります。黄斑前膜や黄斑円孔などの黄斑疾患から、裂孔原性網膜剝離、増殖性硝子体網膜症、増殖糖尿病網膜症などの難度の高い手術全てに対応しています。硝子体術者が複数名在籍しており、術者間の情報共有により標準化された手術の提供が可能です。
(2)充実の入院設備
当院では眼科専門病院としては国内でも異例の46床を有しております。遠方から御来院の方、持病をお持ちで入院の方が安心という方、日帰り手術だと翌日の受診が面倒で入院したいという方など、希望があれば随時入院で対応させて頂いています。非常勤の麻酔科も招聘しており、局所麻酔で不安の方も安心して手術を受けて頂けます。
(3)急患は即日対応
当院では茨城県内全域のほか、県外からも多数の裂孔原性網膜剝離の患者様をご紹介頂いています。「全ての急患を受け入れる」をモットーに病院全体で受け入れ体制を構築しています。病床が満床の場合でも、提携している近隣ホテルへの送迎を行い対応させて頂いてます。日曜日・祝祭日も眼科医による当直体制を敷いており、全日での対応が可能です。
「日本一フットワークの軽い眼科病院」を目指し今後も職員一同精進してまいります。







