網膜剥離
網膜剥離の説明
網膜剥離の手術(硝子体手術)
網膜剥離 01網膜剥離とは
網膜はカメラのフィルムにあたる部分で、光を感じる重要な神経組織です。
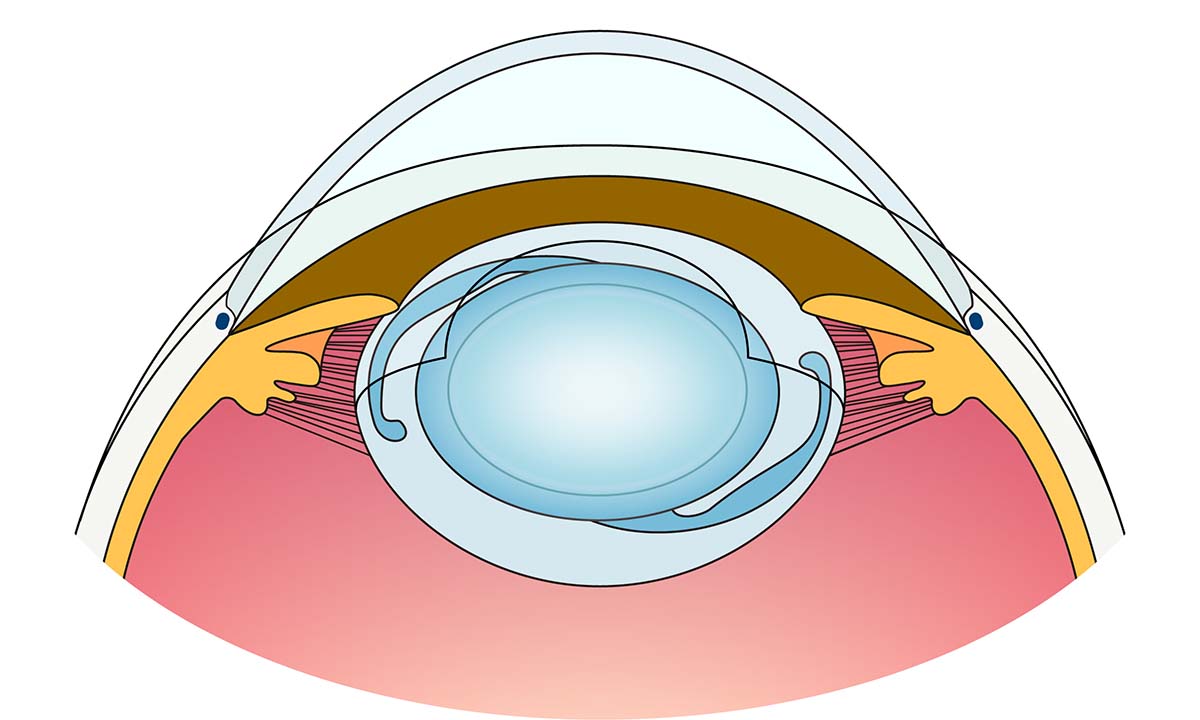
この網膜の一部に孔ができることを網膜裂孔、さらに網膜裂孔の周囲から網膜が剥がれた状態を網膜剥離といいます。(図0)(図1)
網膜裂孔が原因の網膜剥離を裂孔原性網膜剥離(れっこうげんせいもうまくはくり)と言います。
その他の眼疾患(加齢黄斑変性症、網膜静脈閉塞症、ぶどう膜炎など)が原因で、網膜の下に液体が貯留することで網膜が剥がれる漿液性網膜剥離(しょうえきせいもうまくはくり)や滲出性網膜剥離(しんしゅつせいもうまくはくり)とは区別されます。
手術対象になるのは裂孔原性網膜剥離で、発症後時間が経過すると重篤な視機能障害を残すため、眼科疾患の中でも特に緊急性を要します。
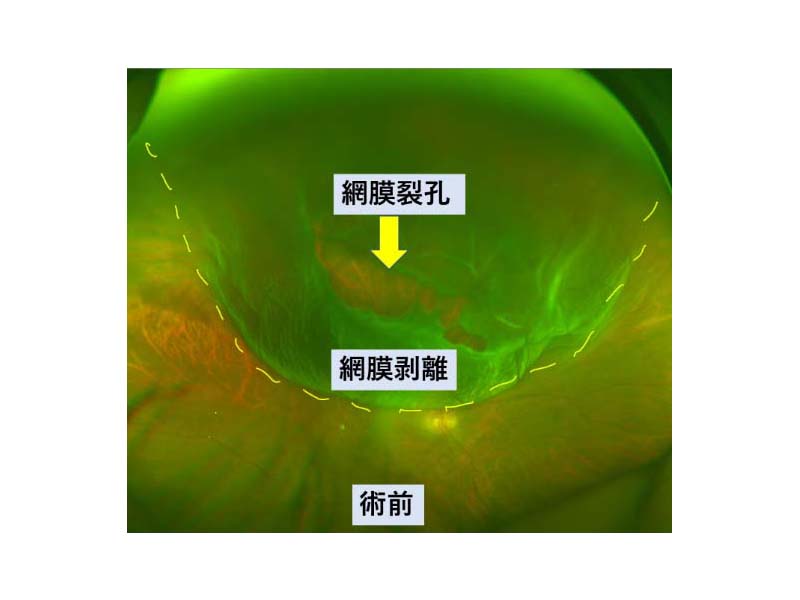 図0 網膜剥離の眼底写真
図0 網膜剥離の眼底写真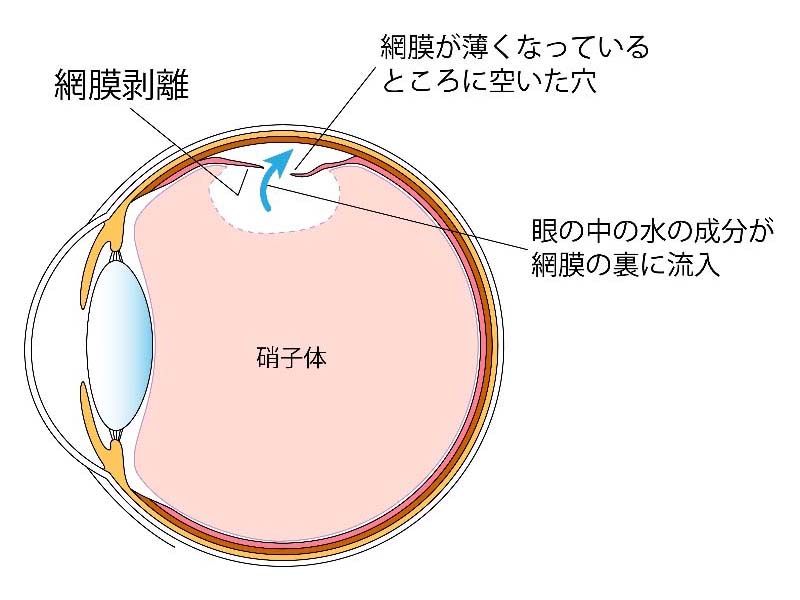 図1 網膜剥離の模式図
図1 網膜剥離の模式図
網膜剥離 02網膜剥離の原因
網膜剥離は網膜に孔(裂孔や円孔)があいて、孔の中に液体が流入することで神経網膜が基底膜から剥がれることで発生します。
1万人に1人程度の有病率です。
20歳前後の若年者に発生する網膜剥離は、網膜周辺部が薄く弱くなっている部位(格子状変性)にあいた萎縮円孔が原因で起こります。
格子状変性や、萎縮円孔は近視が強い人に多くみられます。
若年者の硝子体(しょうしたい:眼球中央の卵の白身のようなゲル状組織)は液化が進んでいないため、孔への液体の流入が遅く、一般的に進行は緩徐です。(図2)
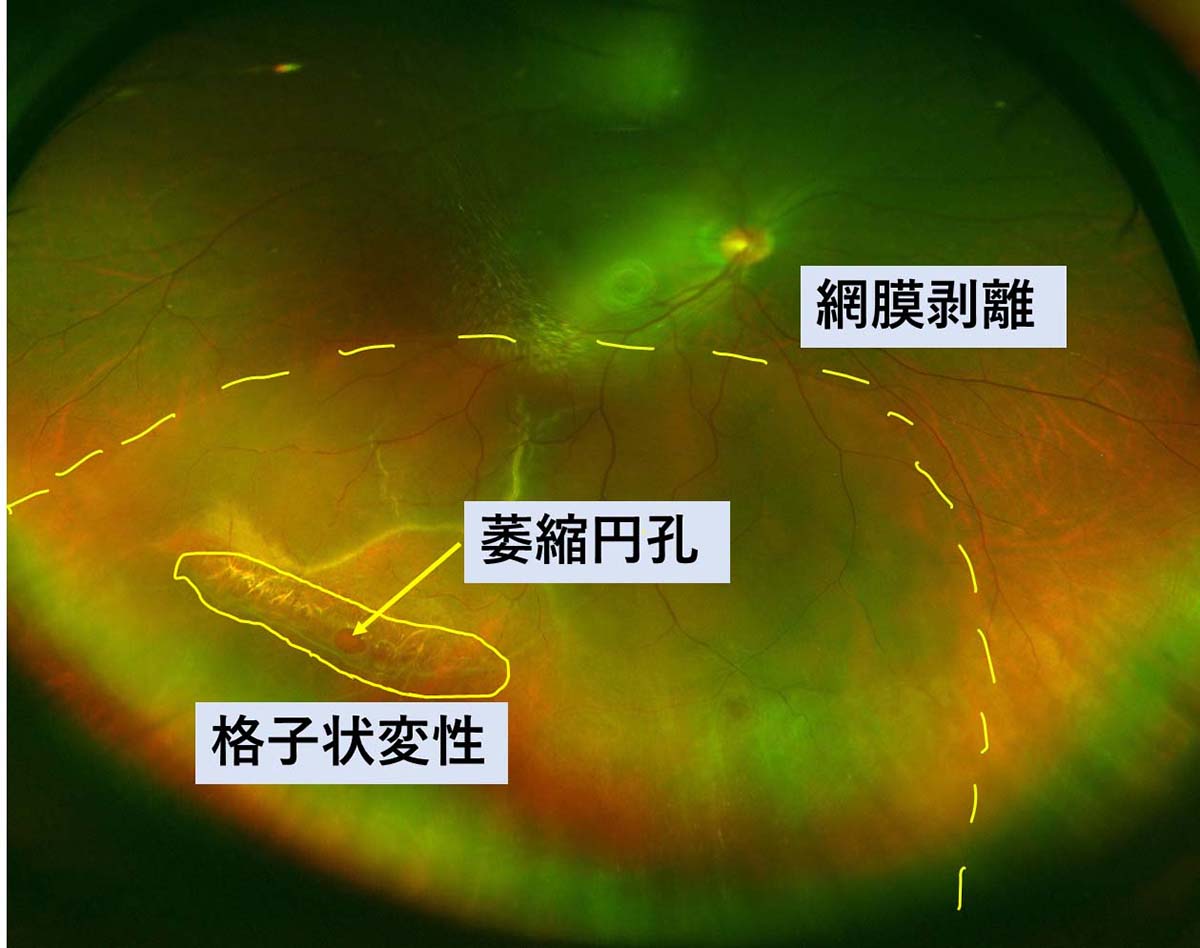 図2 若年者の網膜剥離 格子状変性内の萎縮円孔が原因
図2 若年者の網膜剥離 格子状変性内の萎縮円孔が原因50~60歳代の中高年に多い網膜剥離は、硝子体が加齢性変化で液化し、しぼむことで網膜から離れる後部硝子体剥離(こうぶしょうしたいはくり)の際に、硝子体の癒着の強い網膜に牽引がかかり網膜裂孔が形成されて起こります。(図3)
中高年では硝子体の液化が進行しているため、孔への液体の流入が早く、進行が早いことが特徴です。(図4)
この他にも外傷や打撲の既往、眼科手術歴(白内障手術や網膜裂孔に対するレーザー治療など)のある方に発症することもあります。
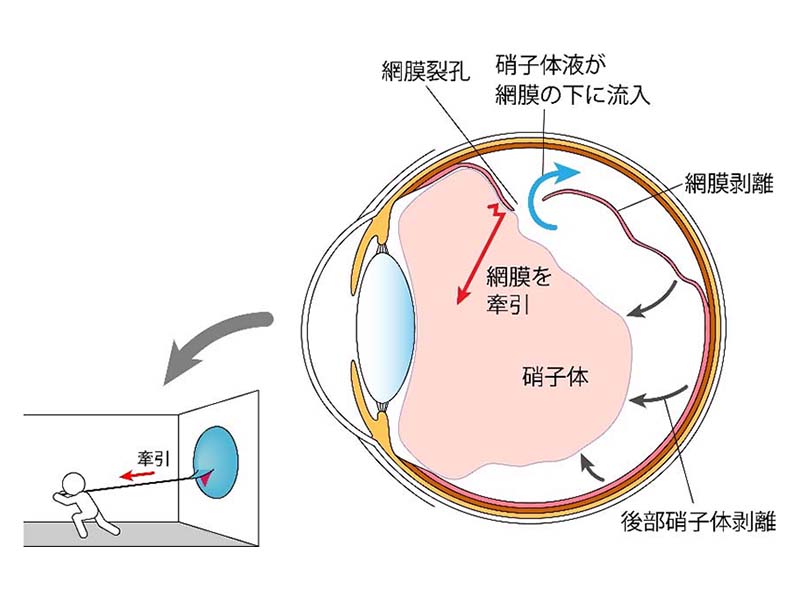 図3 中高年の網膜剥離の機序
図3 中高年の網膜剥離の機序
後部硝子体剥離にともなう硝子体の牽引で
網膜に裂孔が形成され、硝子体液が流入することで網膜剥離となる。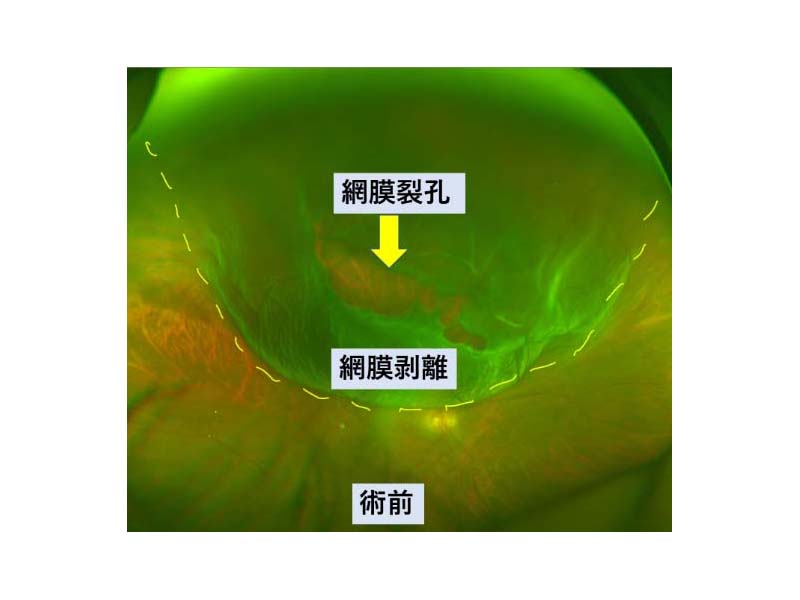 図4 中高年の網膜剥離
図4 中高年の網膜剥離
上方の弁上裂孔が原因の胞状の網膜剥離。
網膜剥離 03網膜剥離の症状
代表的な症状として、飛蚊症(ひぶんしょう)、光視症(こうししょう)、視野欠損、視力低下、変視症があります。(図5)
飛蚊症は、網膜裂孔を通って網膜色素細胞が硝子体中に散布されて起こる現象で、目の前に無数の蚊や糸くずのような斑点が見える症状です。
光視症は視界の一部にピカッと光が走る現象で、網膜の牽引がかかっている時に起きると考えられています。
視野欠損は、視界の一部が黒く欠けて見えるようになる現象で、網膜剥離が黄斑部(おうはんぶ:網膜の中心で物を見るのに重要な部位)に近づいてくると自覚する症状です。
視力低下や変視症(線が歪んで見える症状)はともに網膜剥離が黄斑部まで及んだ時に自覚する症状のため、緊急手術が必要です。
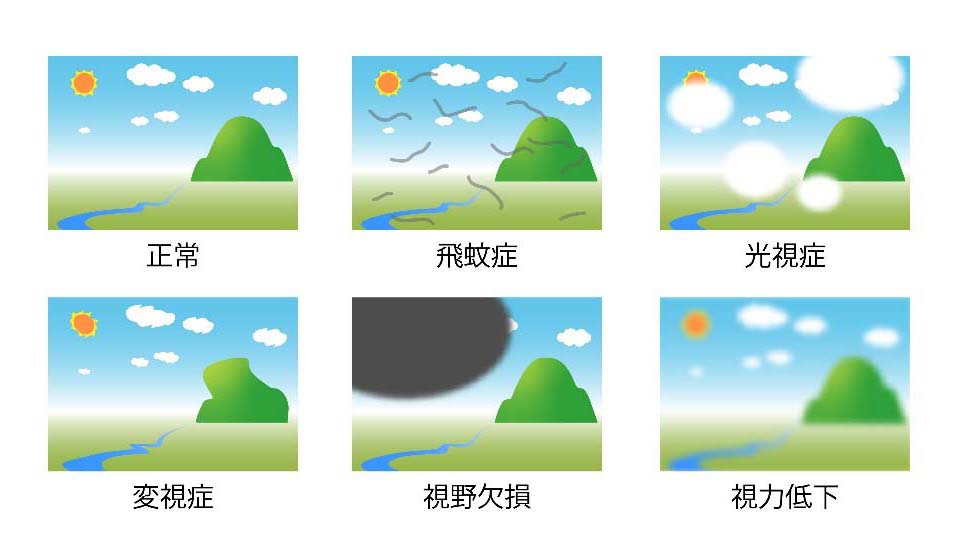 図5 網膜剥離の自覚症状
図5 網膜剥離の自覚症状網膜剥離 04網膜剥離の治療法-硝子体手術
網膜剥離の治療法として、硝子体手術と網膜復位術(強膜内陥術、バックリング手術)があります。強膜内陥術は主に若年者の萎縮円孔に伴う網膜剥離に対して行われるため、現在裂孔原性網膜剥離の9割近くは硝子体手術が選択されています。以下硝子体手術について説明させて頂きます。
硝子体手術は網膜裂孔を牽引している硝子体を切除する手術で、角膜輪部(黒目と白目の境界)から3.5-4㎜の位置に3か所の小さな穴を開けます。当院では全例25G(ゲージ)の直径0.5㎜か27G(直径0.4㎜)の小切開で低侵襲の手術を行っています。(図6,7)
それぞれの穴から硝子体を切除する硝子体カッター、眼内を照らす照明器具、眼内を一定の圧に保つための灌流液(人工的に調整された眼内液の組成に近い透明な液体)を流す回路を挿入します。
中央の硝子体を切除し、裂孔を牽引している硝子体を丹念に周辺部まで切除していきます。この際に他にも裂孔がないか眼底を十分に観察します。眼内を空気に置き換え、裂孔から排液を行い、網膜を復位させた後、裂孔周囲に光凝固(レーザー)を行います。その後、眼内に空気かSF6ガス(六フッ化硫黄ガス)、C3F8ガス(八フッ化プロパン)を注入します。
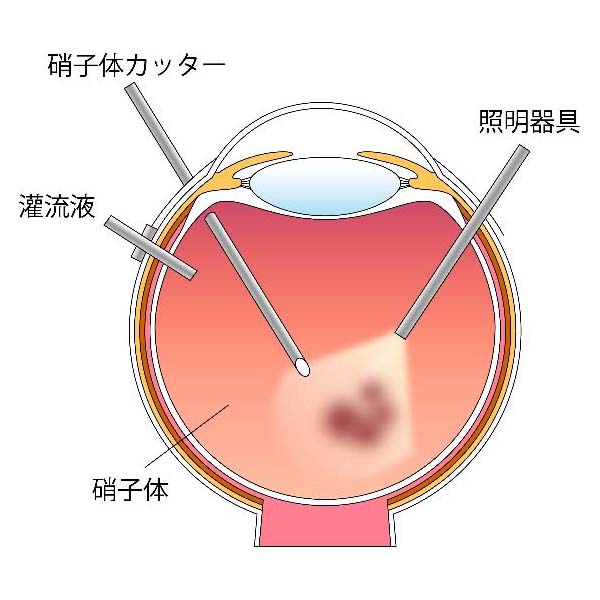 図6 硝子体手術のイラスト
図6 硝子体手術のイラスト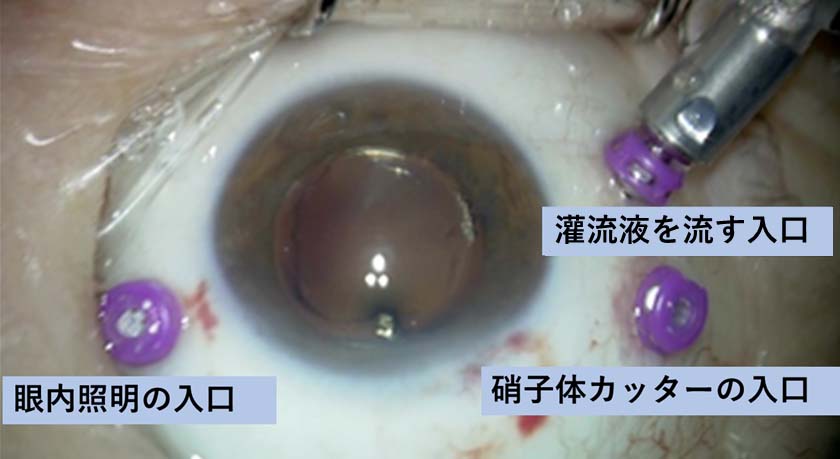 図7 術野
図7 術野
黒目と白目の境から3.5-4㎜の部位に3カ所小さな穴をあけて手術を行います。
術後はうつむき姿勢や、横向きなどの体位保持により、空気や膨張性ガスの浮力を利用することで、網膜を内側から眼球壁に押さえつけます。その間に網膜裂孔周囲に行ったレーザーの凝固斑が癒着することで網膜が接着します。(図8)
眼内の空気やガスは1~数週間で自然と吸収され前房水(目の中の組成液)に置換されます。
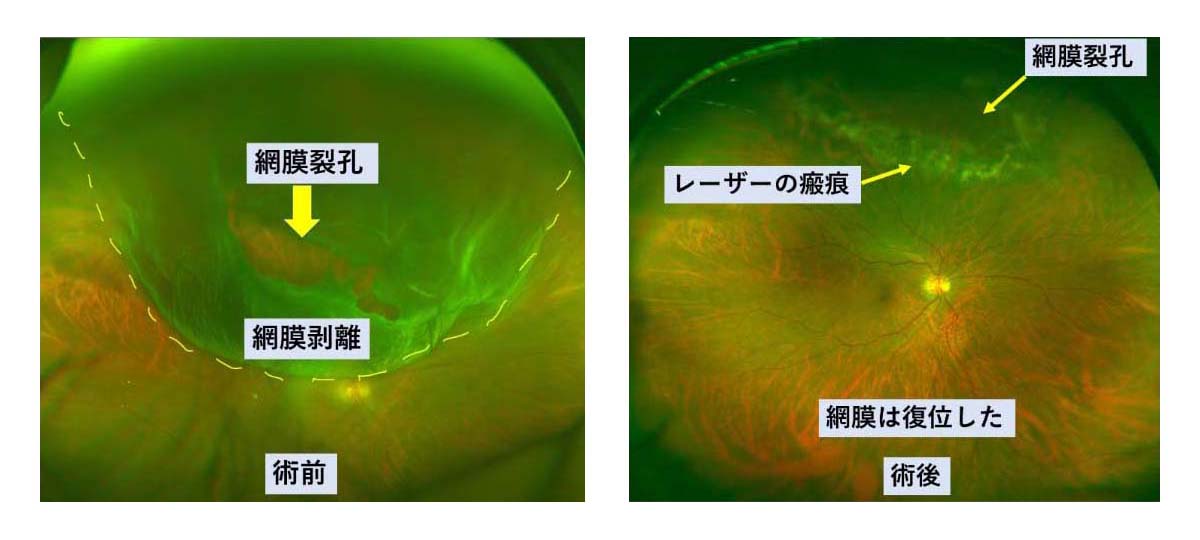 図8 網膜剥離の術前後の眼底写真
図8 網膜剥離の術前後の眼底写真白内障の同時手術について
硝子体手術後は白内障が進行しやすいため、50歳以上の方では原則白内障の同時手術を勧めています。網膜剥離の性状によっては50歳未満の方でも白内障手術を検討する場合があります。網膜剥離の手術では周辺部の硝子体を丹念に切除する操作が必要ですが、硝子体側に凸に出っ張っている水晶体を残して手術を行うと、操作が制限され術後成績に影響を及ぼす可能性があるからです。
白内障手術は水晶体を超音波で破砕し吸引した後に、人工の眼内レンズ(アクリル製)を挿入する手術です。挿入されたレンズは生涯もちます。(図9)
重症の網膜剥離(増殖性硝子体網膜症)では、初回手術では眼内レンズを入れずに、眼底が落ち着いてから二期的にレンズを挿入したり、縫着(強膜内固定)することもあります。
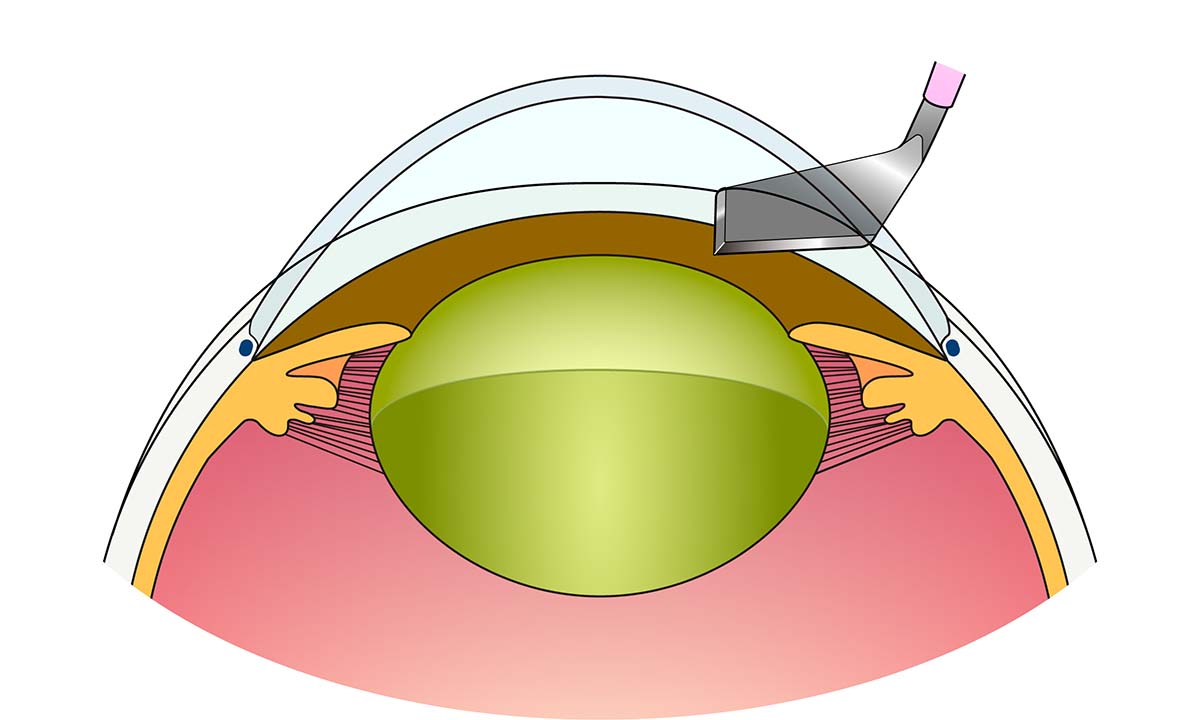
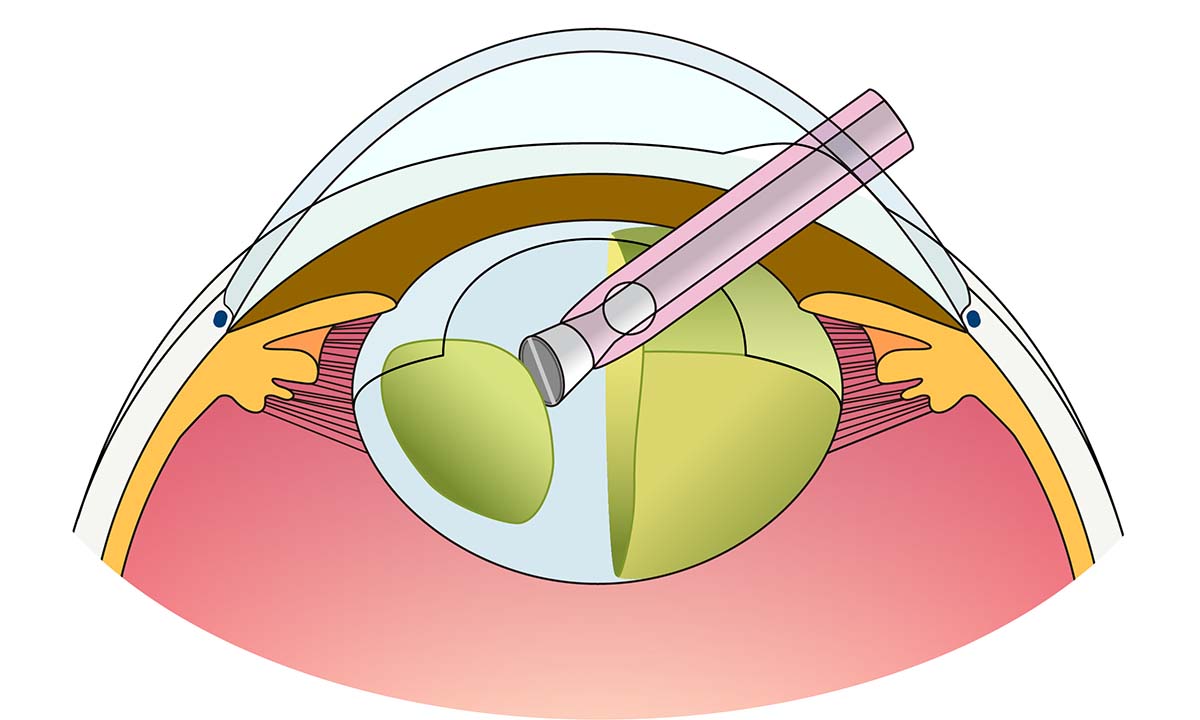
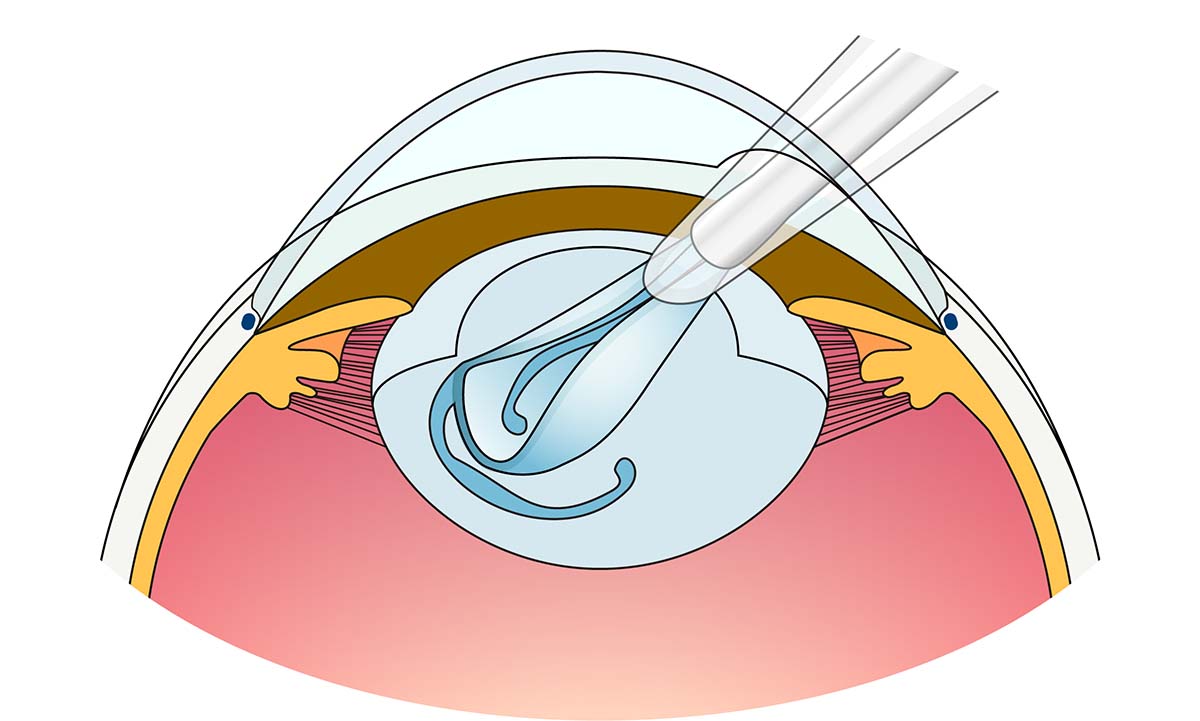
図9 白内障手術の手順
- ① 角膜(強角膜)切開
- ② 水晶体を超音波で乳化吸引
- ③ 水晶体の袋(嚢)の中に眼内レンズを挿入
- ④ 眼内レンズの固定を確認
網膜剥離 05網膜剥離の治療法-網膜復位術
(強膜バックリング、強膜内陥術)
網膜復位術は他にも強膜内陥術や、強膜バックリング手術などの名称がありますが同義です。網膜復位術は主に若年者の萎縮円孔に伴う網膜剥離に対して行われます。以下網膜復位術について説明させて頂きます。
網膜復位術-局所バックルとは
若年者の格子状変性に伴う萎縮円孔が原因の網膜剥離や、網膜の最周辺部の鋸状縁(きょじょうえん)に裂孔や断裂を認める網膜剥離に対して行う術式です。結膜(白目)を切開して、結膜の下の強膜(白目)という結合組織に、シリコン製のスポンジ(バックル)を縫着して、眼球の外側から内側に隆起を作り、隆起の上に網膜裂孔をのせる方法です。網膜剥離や網膜変性巣の範囲をカバーするように設置します。(図10)若年者では硝子体(しょうしたい:眼球中央の卵の白身の様なゲル状組織)がしっかりしているため、術後に硝子体が内側から裂孔をおさえ閉鎖させる効果が期待できるため、硝子体を切除する硝子体手術よりも本術式が選択されます。(図11)
網膜裂孔が閉鎖すると、網膜の下に貯留していた液体(網膜下液)は網膜色素上皮という基底膜のポンプ機能によって徐々に吸収されていきます。若年者の網膜下液は粘稠なため、吸収には半年~1年近くかかることもあります。
網膜裂孔が瘢痕化して網膜面に接着するようにバックルを設置する前に冷凍凝固を行います。裂孔から色素細胞が散布されるため、術後一時的に飛蚊症の増加を自覚することがありますが、この操作は裂孔閉鎖を促進するうえでも必須の手技です。
網膜下液が多い症例では、強膜を切開・穿刺して網膜下液を眼外に排液します。排液操作をすることで術後良好な網膜復位が得られますが、排液時は眼底出血や網膜穿孔など重篤な合併症が発生する事もあるため、排液が本当に必要かどうかは慎重に検討します。
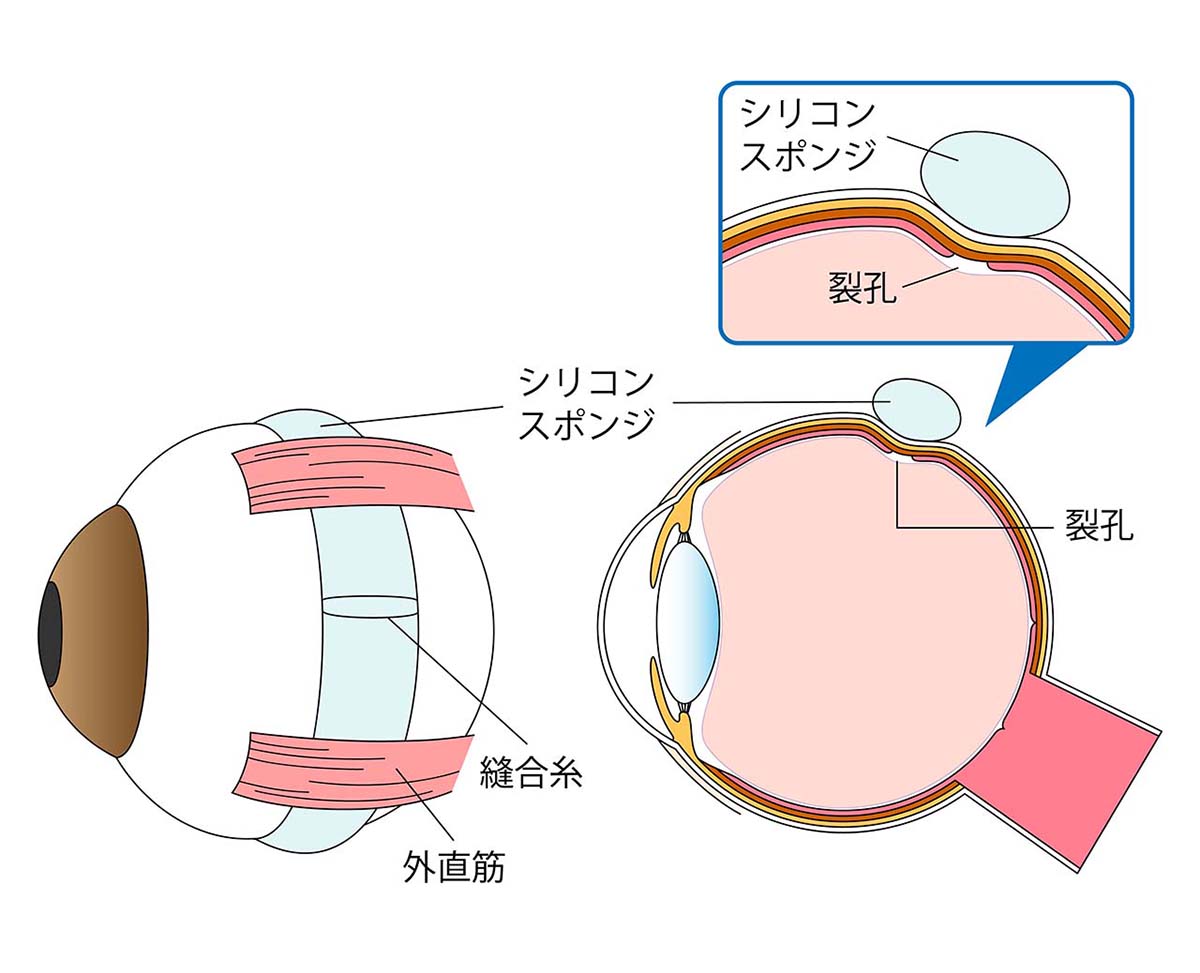
図10 網膜復位術のイラスト
シリコンスポンジ(バックル)を強膜に縫着する。
外側から眼球を陥没させることで、裂孔を閉鎖させる。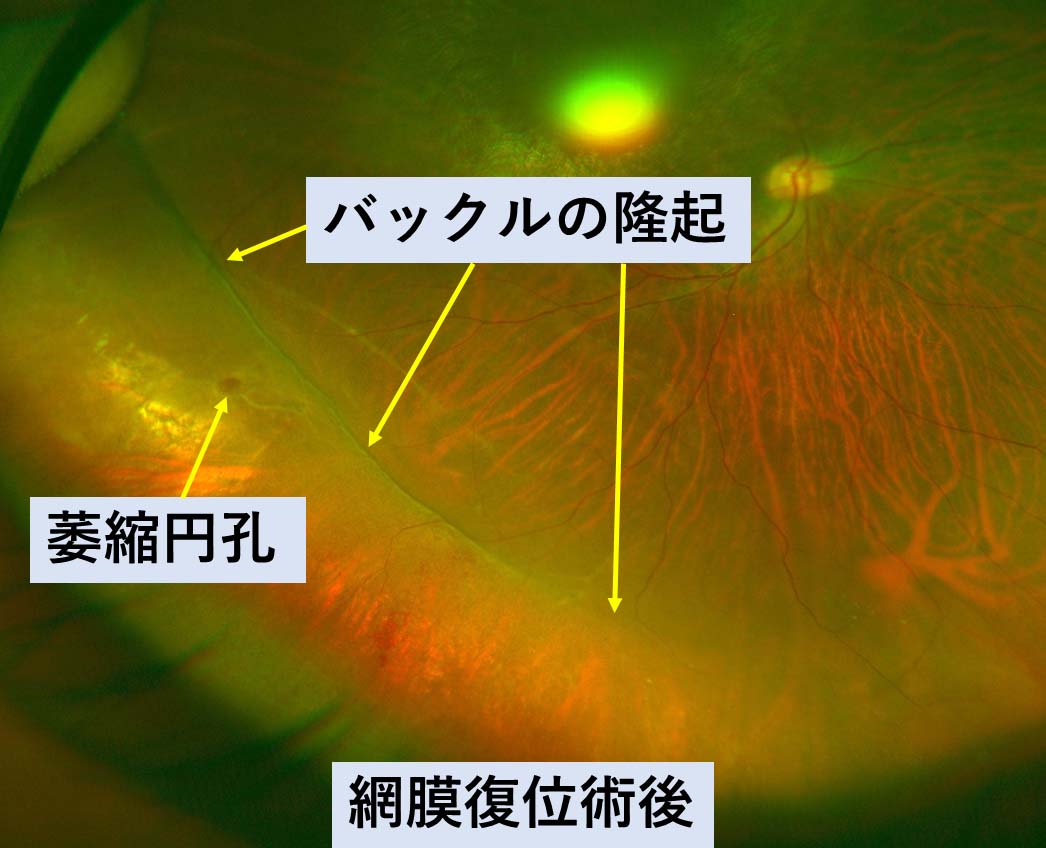
図11 網膜復位術後の眼底写真
バックルの隆起に萎縮円孔がのっていて、
網膜下液は消失し復位している。
網膜復位術-全周バックル(輪状締結術)
バックル素材を眼球全周にわたって縫着する手術を輪状締結術と呼びます。基本的な操作は上述の局所バックルと同じですが、全ての外直筋(上直筋、下直筋、外直筋、内直筋)の下にバックルを通すため、局所バックルに比べると大掛かりな手術となります。眼球をきつく締め付けてしまうと前眼部虚血など重篤な合併症を生じる可能性があるため、局所バックルよりも平坦な素材を用いて行います。冷凍凝固や網膜下液は局所バックルと同様必要に応じて行います。
全周に変性巣や裂孔がある場合(強度近視、アトピーによる網膜剥離、家族性滲出性硝子体網膜症など)や、硝子体手術後の再剥離の場合に行われます。
網膜剥離 06麻酔について
基本的に局所麻酔で行っています。結膜(白目)を切って、目の後ろ側に先が鈍の針を用いて麻酔薬を4ml注入します。麻酔時は目を押される鈍痛が数秒ありますが、その後の手術中は痛みを感じることはほとんどありません。局所麻酔だと意識は残るため、不安が強い方に対しては点滴から気分を落ち着かせる薬(鎮静剤)を入れることもあります。
網膜復位術では対象となる患者様の年齢が若い事や、手術手技的に眼球の筋肉を引っ張る操作時に痛みを感じやすいため全身麻酔を勧めています。その他、局所麻酔だと不安だという方、全身疾患のため局所麻酔の施術が困難な方に対しても全身麻酔での施術が可能です。なお、全身麻酔を受けられる場合、朝食は食べずに来院されてください。
網膜剥離 07入院期間について
硝子体手術は日帰り手術でも対応可能ですが、術後安静や体位保持が特に必要な網膜剥離手術の場合は1週間前後の入院を勧めています。これは、網膜にあてたレーザーが瘢痕化するのに最低1週間はかかるとの医学的見解に基づいています。
網膜復位術の場合は術後の見え方の回復が硝子体手術に比べると早いため、入院の場合3~4日と短期間です。入院期間については特に決まりはありませんが、患者様の希望を伺い、病状などを勘案し主治医が最終的に判断します。
網膜剥離 08術後の体位について
硝子体手術では手術終了時に空気や膨張性ガス(SF6)を注入しますが、術後はガスが裂孔にあたるように患者様の体位保持が重要となります。以前は術後長期間のうつむき姿勢が必要とされていましたが、最近の研究では長期間のうつむき姿勢が逆に復位率を下げるとの報告もあり、当院では患者様の負担の大きいうつむき姿勢は必要最小限にするよう努めています。(図12)
具体的には、黄斑部が剥離している網膜剥離では半日~1日のうつむき姿勢をとり、その後は裂孔にガスがあたる体位(横向きや仰向け)を取ってもらいます。黄斑部が剥離していない網膜剥離ではうつむき姿勢は必要なく、裂孔にガスがあたる体位を取ってもらいます。術後体位については術後主治医や病棟看護師から詳しく説明があります。
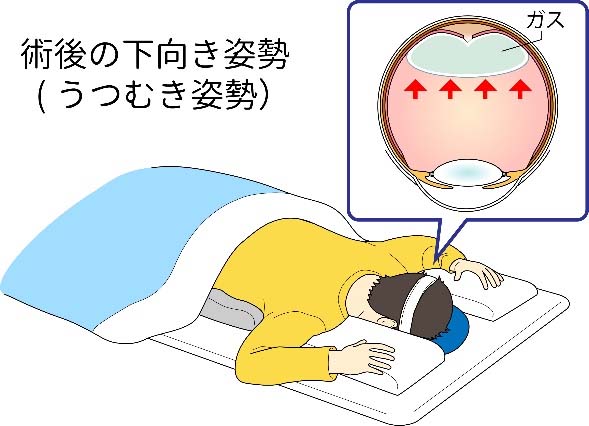 図12 術後のうつ伏せ体位
図12 術後のうつ伏せ体位※ガスや空気が入っている期間中(2週間前後)は飛行機の搭乗や登山は控えてください。
気圧の変動によりガスが膨張して、眼圧上昇する可能性があります。
網膜復位術では一般的には術後の体位制限はありません。しかし、手術終了時に空気やガスを入れて終わった場合は横向きなどの体位制限が数日必要となる事があります。
網膜剥離 09術後の見え方について
中心視力に最も重要な黄斑部が術前に剥離しているかどうかで術後の状態が決まります。
黄斑部が剥離していない場合は術後に網膜復位が得られれば、基本的には網膜剥離の前の状態に治ります。術前に黄斑部が剥離していた場合は、術後に網膜が復位しても、視力が完全に元通りには回復しません。変視症(ものがゆがんで見える症状)や小視症(ものが小さく見える症状)は残存することが多いです。
一般的に、黄斑部が剥離してからの期間が長い人、高齢者、網膜剥離の丈が高い人は視力予後が不良と言われています。そのため、網膜剥離の手術では特に迅速な対応が必要となります。
当院では緊急性の高い病態に対しては当日中の治療を心掛けています。
網膜剥離 10網膜剥離に対する治療成績
硝子体手術の成績について
網膜剥離に対する術式の確立と、手術機器の進歩により、当院における裂孔原性網膜剥離に対する硝子体手術は初回手術で95%以上の復位率です(巨大裂孔、黄斑円孔網膜剥離は除く)。
再剥離の原因として、初回手術での原因裂孔の閉鎖不全、他の裂孔の見落とし、新裂孔などが考えられますが、この様な再発を防ぐためにも初回手術で確実に復位させることが重要です。
再発例や難治性の増殖性硝子体網膜症に進展したケースでは、再手術の際に輪状締結術や強膜内陥術(バックリング手術)を追加することがあります。手術終了時に眼内を置換する空気やガスは2週間程度で消失するため、再手術の際には長期間眼底をおさえる効果のあるシリコーンオイルを注入も検討します。この場合、オイルを抜くために後日(数カ月後)手術が必要となります。難治例ではオイルを抜いても再剥離するケースもあり、この様な症例ではオイルを抜かずに半永久的に留置することもあります。
網膜復位術の成績について
当院における裂孔原性網膜剥離に対する網膜復位手術でも硝子体手術同様95%以上の初回復位率を収めています。
再剥離の原因として、初回手術でのバックルの位置不良による原因裂孔の閉鎖不全、他部位の裂孔の見落とし、新裂孔などがあげられます。
バックルの位置不良で再発した場合はバックルの設置位置を修正することで復位が得られます。初回手術で閉鎖した裂孔が後部硝子体剥離による牽引などで再開通した場合や、別の部位に裂孔ができて再剥離したケースでは硝子体手術の追加を検討します。
複数回の手術により難治性の増殖性硝子体網膜症に進展した場合は硝子体手術を行った上で進展性の不良な網膜を一部切開する網膜切開や、術後に長期間眼内を内側からおさえるシリコーンオイル注入を行う事があります。
網膜剥離 11合併症について
硝子体手術の合併症について
硝子体手術による合併症で重篤なものとして眼内炎と増殖性硝子体網膜症があります。
眼内炎は手術中や術後に創口から細菌が眼内に侵入することで強い炎症をきたします。2,000~3,000人に1人の頻度で発生します。眼底出血や網膜血管の閉塞など急激に悪化していくため、抗菌剤を混合した灌流液で硝子体を洗浄する緊急手術が必要です。炎症が黄斑部まで波及すると、術前より視力低下してしまうこともあります。
増殖性硝子体網膜症は網膜剥離手術後の再発時に、眼内に散布された網膜色素上皮細胞やグリア細胞が増殖し網膜上や網膜下に増殖性変化をきたし、網膜の進展性が著しく低下した状態です。この場合通常の手術で治すことは難しく、輪状締結術や強膜内陥術の追加や、進展性の不良な網膜を一部切開するなどの追加処置を行いますが、複数回の手術となることもあります。(図13)
この他にも術後高眼圧、角膜浮腫などの一過性のものから、続発緑内障、視野障害、硝子体出血、眼内レンズ偏位など追加で処置や手術が必要となる合併症もあります。
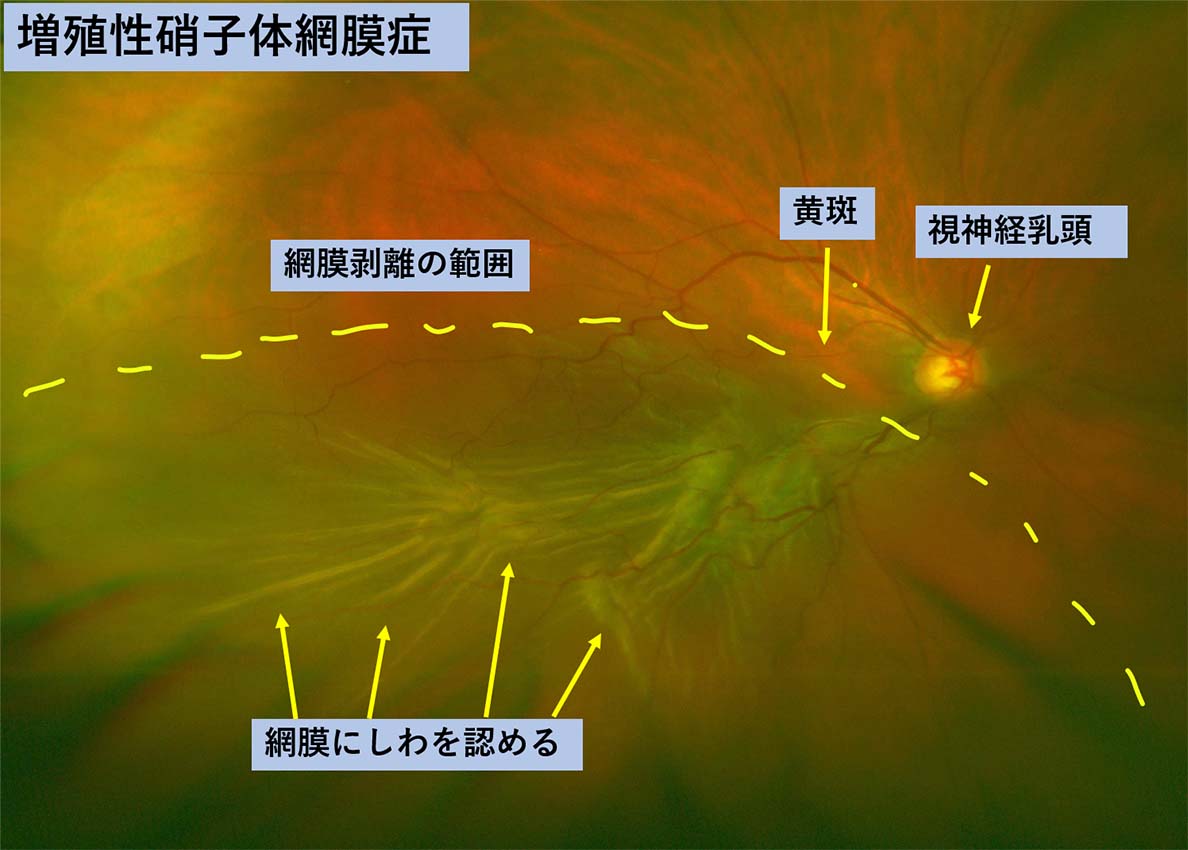 図13 増殖性硝子体網膜症
図13 増殖性硝子体網膜症網膜上に増殖膜が形成されて網膜が収縮して鄒壁(しわ)を認める
網膜復位術の合併症について
網膜復位術は眼球を動かす外直筋の下にシリコン製のバックルを通すため、術後眼球運動障害を引き起こすことがあります。この場合、主にバックルを巻いた方向への運動制限が起き、その方向を見ようとすると物が二重にダブって見える複視を自覚します。長期的には軽減することが多いですが、症状が永続し日常生活に支障が出る場合、プリズム眼鏡や症状固定後に斜視手術が必要となることがあります。重症例では斜視手術を行っても完全に複視が消失しないこともあります。
眼球を内陥させることで眼球の形を局所的に変形させる為、近視や乱視が増強することがあります。眼球全周を巻き付ける輪状締結術では高率に発生します。術後視力が安定してから、眼鏡やコンタクトレンズの調整が必要となります。
網膜復位術は硝子体手術と異なり、眼内操作ではないため発症頻度は少ないですが、稀に眼内炎が起きることがあります。眼内炎は手術中や術後に創口から細菌やウイルスなどが眼内に侵入することで強い炎症をきたします。眼底出血や網膜血管の閉塞など経時的に急激に悪化していくため、抗菌剤を混合した灌流液で硝子体を洗浄する緊急手術が必要となります。炎症が黄斑部まで波及すると、術前より視力低下してしまう事もあります。
この他にも術後高眼圧、角膜浮腫など一過性のものから、続発緑内障、視野障害、硝子体出血、通糸時の網膜穿孔など追加で処置や手術が必要となる合併症もあります。
網膜剥離 12当院の特徴
(1)多数の手術実績
当院では年間1,300件以上の硝子体手術を行っており、国内でも有数の手術件数を誇ります。硝子体術者が複数名在籍しており、術者間の情報共有により標準化された手術の提供が可能です。
(2)充実の入院設備
当院では眼科専門病院としては国内でも異例の46床を有しております。遠方から御来院の方、持病をお持ちで入院の方が安心という方、日帰り手術だと翌日の受診が面倒で入院したいという方など、希望があれば随時入院で対応させて頂いています。
(3)急患は即日対応
当院では裂孔原性網膜剝離など急を要す疾患は県内全域のほか、県外からも多数ご紹介頂いています。
「全ての急患を受け入れる」をモットーに病院全体で受け入れ体制を構築しています。
病床が満床の場合でも、提携している近隣のホテルへ送迎を行い対応させて頂いてます。
日曜日・祝祭日も眼科医による当直体制を敷いており、全日での対応が可能です。
「日本一フットワークの軽い眼科病院」を目指して今後も職員一同精進してまいります。(図14)
 図14 手術室の内観
図14 手術室の内観






